Мерехтіння передсердь і тромбоемболія
Автор arrhythmia
2019-04-22
Мерехтіння передсердь (фібриляція передсердь, ФП) є найбільш поширеною аритмією серця серед населення і особливо часто розвивається у хворих з серцево-судинними захворюваннями. ФП нерідко зустрічається в західних країнах, так як ризик розвитку хвороби збільшується з віком. Крім того, ФП робить негативний соціальний вплив, оскільки воно пов'язане з інсультом та інфарктом міокарда.
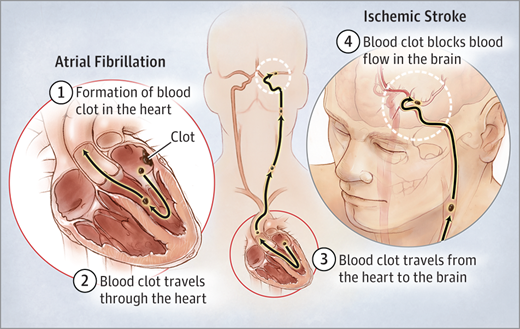
Тромбоз, що виникає в придатку лівого передсердя з подальшою емболією в мозковому кровообігу, вважається найбільш важливою причиною ішемічного інсульту.
На додаток до тромбоемболії ФП характеризується поєднанням атеросклеротичних факторів ризику, включаючи гіпертонію, дислипидемию і діабет, які можуть привертати до серйозних клінічних ускладнень атеросклерозу, таким як інфаркт міокарда. При цьому якщо різні випробування пероральних антикоагулянтів, таких як варфарин, знижують ризик інсульту приблизно на 60%, у хворих з ФП все ж виявляється підвищений залишковий серцево-судинний ризик, який може серйозно ускладнити клінічний перебіг і лікування ФП
Відео: Про найголовніше: миготлива аритмія, ранній інфаркт і тромбоз, цитомегаловірус
Особливості розвитку тромбоемболії і атеротромбоза при мерехтінні передсердь
Клініка ФП нерідко ускладнюється ішемічними проявами, які зазвичай зачіпають мозковий кровообіг. Клінічні характеристики ішемічного інсульту, що розвинувся на фоні ФП, можуть бути досить серйозними, і тромбоемболія в цьому процесі відіграє важливу роль.
На додаток до тромбоемболії мерехтіння передсердь характеризується поєднанням атеросклеротичних факторів ризику, які можуть призводити до серйозних ускладнень, таких як інфаркт міокарда. З цієї причини ФП є своєрідною клінічною ситуацією, коли ішемічна хвороба серця може залежати або від тромбоемболії, або від атеротромбоза, або від того і іншого.
Різне розвиток, пов'язане з цими двома типами серцево-судинних захворювань, дозволяє використовувати нові стратегії лікування ФП, так як управління згустками і активацією тромбоцитів може мати значення для поліпшення прогностичного висновку. Тому чимало уваги сьогодні приділяється механізмам, які можуть пояснити тромбоемболію і атеротромбоз, а також нового підходу до лікування тромбоемболії. Зокрема, зосереджується увага на все ще незадоволеною оптимізації антикоагулянтної терапії.
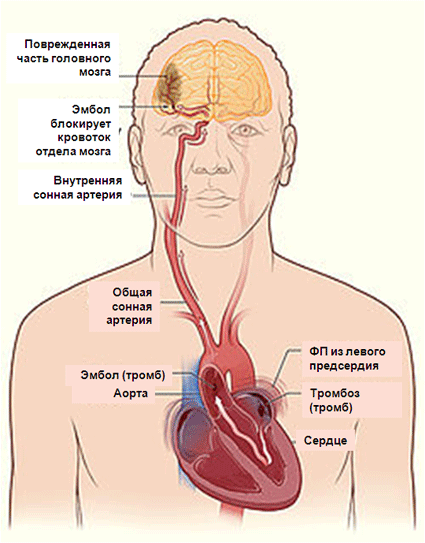
Тромбоемболія
Протягом багатьох років клінічні події, пов'язані з тромбозом, в основному пояснювалися утворенням тромбів в лівому передсерді з подальшою емболізація в мозковому і периферичному кровообігу.
ФП відповідає критеріям тріади Вірхова, які необхідні для утворення тромбу:
- Застій крові.
- Ендотеліальна дисфункція.
- Активація системи згортання.
Застій крові найбільш часто відбувається в лівому передсерді у хворих з ФП, де швидкість кровотоку помітно знижується одночасно з порушенням скорочувальної здатності придатка лівого передсердя. Тим не менш, до цих пір неясно, чи дійсно пов'язаний з ремоделюванням застій крові сам по собі впливає на утворення тромбу при ФП.
Ендотеліальна дисфункція є ще одним важливим компонентом тріади Вірхова. Він був виявлений у хворих з ФП шляхом вимірювання кількох маркерів ендотеліального розлади, таких як фактор Віллебранда (vWf) і E-селектин.
- vWf є глікопротеїн, що секретується ендотеліальними клітинами, у відповідь на пошкодження. Він зазвичай вимірюється для оцінки пошкодження ендотелію.
- E-селектин є адгезивную молекулу, яка специфічна для ендотеліальних клітин. Цей показник є підвищеним у кровообігу в результаті активації ендотелію.
Варто вказати, що актуальність ендотеліальної дисфункції в контексті пов'язаних з тромбозом клінічних подій, була досліджена у 423 пацієнтів з ФП, які перебували під наглядом протягом приблизно 2 років. В кінці періоду спостереження хворі з підвищеними рівнями vWf і E-селектину мали більш високий ризик серцево-судинних подій. Це свідчить про те, що ендотеліальна дисфункція може сприяти поганим клінічним наслідків в цій ситуації. [ "Прогностична роль фактора Віллебранда в плазмі крові і рівнів розчинної E-селектину для майбутніх серцево-судинних подій в когорті пацієнтів з" реального світу "з фібриляцією передсердь".
Крішнамурті S, Khoo CW, Лім Х.С., Лейн Д.А., Пігнателлі П, Базилі С, Віолі Ф, Губа Г.Ю. Eur J Clin Invest.Жовтень 2013 р .; 43 (10): 1032-8]
Активація згортання крові є третім компонентом тріади Вірхова, який може сприяти розвитку клініки тромбозу при ФП. Кілька досліджень показали, що ФП може викликати стан гіперкоагуляції, про що свідчить підвищення рівня в плазмі крові D-димера і фібриногену.
Атеротромбоз
У хворих з ФП зазвичай визначаються різні фактори ризику атеротромбозу, включаючи гіпертонію, яка може бути виявлена приблизно у 70-80% населення; Іншими факторами ризику є діабет і гіперхолестеринемія. У хворих з ФП нерідко виявляються ознаки атеросклерозу через атеросклеротичної бляшки, що значно збільшує ризик інсульту в порівнянні з тими, у кого немає бляшки.
Захворювання периферичних артерій (ЗПА) є встановленим маркером системного атеросклерозу, який призводить до підвищення ризику інфаркту міокарда та інсульту. В одному з досліджень поширеність ЗПА при ФП був виявлений зв'язок між ФП і ЗПА в діапазоні від 4% до 16%.
Тромбоцити відіграють ключову роль в процесі атеротромбоза і появи його клінічних ускладнень. Роль тромбоцитів у розвитку ішемічних подій при ФП також була досліджена декількома авторами. Таким чином, при ФП були виявлені підвищеними:
- P-селектин.
- Бета-тромбоглобуліна.
- Розчинна CD40L (sCD40L).
- Всі маркери активації тромбоцитів.
У деяких дослідженнях вказується, що хворі з sCD40L частіше страждають від ішемічних подій, що вказує на роль активації тромбоцитів в клінічному прогресуванні ФП.
Відео: "Фибрилляция передсердь. Про що говорять хірурги"
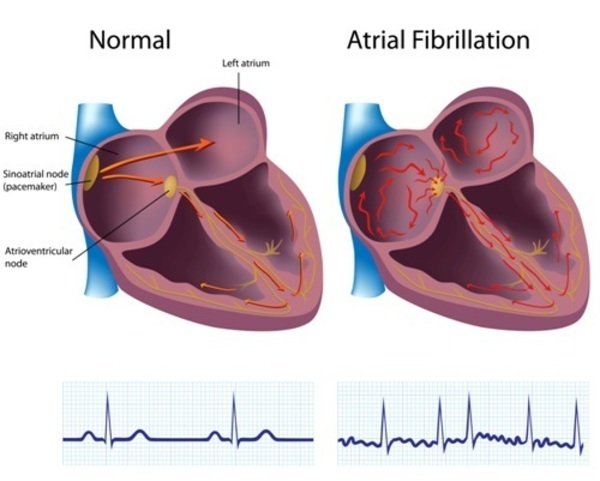
Механізм розвитку мерехтіння передсердь
При ФП виявляється триваюче протромботичні стан, яке включає згортання і активацію тромбоцитів, але основний механізм все ще не визначений. Існують припущення, що розвиток мерехтіння передсердь пов'язано з системним запаленням і окислювальним процесом. Вони можуть не тільки сприяти прогресуванню протромботичні стану за допомогою активації ендотелію, тромбоцитів і коагуляції, але також можуть бути запущені електричні зміни, в кінцевому підсумку призводять до ФП.
При ФП визначаються кілька маркерів запалення:
- C-реактивний білок (CРБ).
- Альфа-фактор некрозу пухлин.
- Інтерлейкін 2,6 і 8.
- Білок-1 хемоаттрактанта моноцитів.
Слід зазначити, що СРБ також пов'язаний зі спонтанним ехокардіографічні контрастом лівого передсердя / придатка лівого передсердя або тромбом, що підтверджує концепцію взаємодії запалення і тромбозу при ФП.
Механізми, що викликають запалення і окислювальний стрес, можуть бути тільки питанням часу. ФП характеризується системними ознаками атеросклерозу, які самі по собі пов'язані із запаленням. Також підвищена регуляція нікотинамід-аденін-динуклеотид-фосфат-оксидази (NOX) і "незв'язаної" синтази оксиду азоту (NOS) в передсердях хворих, схильних до ФП, може відображати процес системного запалення, пов'язаного з атеросклеротичним процесом. Таким чином, передбачається, що атеросклероз поступово зменшує кровопостачання тканини міокарда і викликає ушкодження передсердя, яке в кінцевому підсумку призводить до передчасного апоптозу міоцитів, фіброзного заміщення і електричним змін. Все це призводить до розвитку клініки мерехтіння передсердь.
Класичні атеросклеротичні фактори ризику, такі як гіпертонія, діабет, дисліпідемія та ожиріння, можуть сприяти структурному і функціональному ремоделированию міокарда. Воно в кінцевому підсумку призводить до фіброзу передсердь і змін електричної збудливості верхніх камер серця через запальний процес, включаючи надлишкову вироблення реактивних окислювачів. Ці зміни в поєднанні з тромбоцитарной активацією можуть викликати локальні / системні запалення. Також можуть сприяти не тільки локального тромбозу в лівому передсерді, а й атеротромбозу, що виникає в системному кровообігу.
Принципи управління наслідками при мерехтінні передсердь
Найчастіше на тлі ФП через тромбоемболії розвивається інсульт та інфаркт міокарда. Зважаючи на це лікарі намагаються в першу чергу попередити виникнення у хворих з ФП цих загрозливих для життя станів.
- Інсульт
Лікування ФП направлено, головним чином, на зниження тромбоемболічного інсульту за допомогою антикоагулянтів і / або антиагрегантів. Таким чином, хворі розподіляються за категоріями, в яких виходить найкраща вигода від антіагрегантной або антикоагулянтної терапії.
Оцінка CHADS 2, яка включає застійну серцеву недостатність, гіпертонію, вік, діабет і попередній інсульт, була вперше введена для ідентифікації хворих, що перебувають на лікуванні антитромботичними препаратами (аспірин або пероральний антикоагулянт).
У спробі краще розрізняти хворих з низьким або високим ризиком розвитку інсульту недавно була введена нова оцінка CHA2DS2-VASc. Вона характеризується включенням двох вікових меж, жіночої статі і судинних захворювань в якості незалежних факторів ризику розвитку інсульту. З її допомогою хворі з ФП поділяються на дві категорії:
- Хворі з низьким ризиком (оцінка 0-1).
- Хворі з високим ризиком (оцінка ≥2) майбутніх цереброваскулярних подій.
Фактично, в той час як хворі з ФП по CHADS2-VASc балом 0 не є кандидатами на отримання будь-якої антитромботичної профілактики (хворі з низьким ризиком), ті, у кого CHA2DS2 -VASc бал 1, можуть проходити лікування пероральними антикоагулянтами або, в як альтернатива, аспірином. Нарешті, всі хворі з ФП по CHA2DS2-VASc ≥2 повинні приймати антикоагулянтну терапію пероральними антагоністами по типу вітаміну К або новими пероральними антикоагулянтами при відсутності протипоказань до такого лікування.
У глобальному масштабі дослідження з антикоагулянтами чітко продемонстрували явну перевагу, яке насправді було підтверджено зниженням ризику на 68% в порівнянні з лікувалися хворими.
Єдине існують побоювання, пов'язані з ускладненням кровотечі, особливо в головному мозку, моніторингом крові і недостатнім використанням викасола. З цієї причини наводиться розробка інших препаратів, таких як дабігатран етексилат, прямий інгібітор тромбіну, і інгібітори фактора Ха за типом ривароксабана, апіксабан і едоксабана.
Хоча ці лікарські засоби значно розширюють можливості медичного впливу, в даний час нові оральні антикоагулянти (new oral anticoagulants, NOAC) не підходять для всіх пацієнтів з ФП, тому перед їх призначенням лікар обов'язково враховує деякі застереження.
Навіть якщо у всьому світі вважається, що NOAC зменшують ймовірність розвитку серцево-судинних ускладнень на тлі ФП, додаткові дослідження показали, що схеми з низькими дозами NOAC здатні знизити ризик геморагічного інсульту, але не так ефективно, як варфарин, що приймається для запобігання ішемічного інсульту і інфаркту міокарда.
Ще один момент, який повинен бути врахований, стосується використання NOAC хворими з нирковою недостатністю. Зокрема, люди з тяжкою нирковою недостатністю (при фільтрації менше 30 мл / хв) і / або знаходяться на діалізі, не були включені в клінічні випробування, тому в таких випадках, як і раніше рекомендується лікування за допомогою оральних антагоністів вітаміну К (oral vitamin K antagonists, VKAs).
- Інфаркт міокарда
Ведення хворих з мерехтінням передсердь у групі ризику або з раніше перенесеним інфарктом міокарда є на сьогодні нової гарячою темою. Вона повинна бути вирішена найближчим часом, оскільки профілактика інфаркту міокарда при ФП дозволяє знизити ризик, що виникає через комбінування оральних антикоагулянтів з аспірином.
З метою запобігання несприятливих наслідків можуть бути використані статини, так як вони знижують ризик інфаркту міокарда в ході проведення первинної та вторинної профілактики. Крім того, статини мають антитромботичні властивості, які можуть виявитися корисними під час лікування хворих з ФП, особливо при наявності системних і локальних протромботичних станів. Статини, як правило, використовуються з метою:
- Зниження ймовірності нового нападу ФП.
- Запобігання рецидивам ФП після електричної кардіоверсії / абляції.
- Профілактики ускладнень після кардіохірургії.
- Лікування хворих з гострим коронарним синдромом.
Проте, ефект застосування статинів для зменшення судинних проявів у хворих з ФП до кінця не підтверджений, оскільки ніколи не досліджувався в проспективних рандомізованих дослідженнях.
Висновок
Мерехтіння передсердь і тромбоемболія тісно пов'язані, оскільки при розвитку першого захворювання зростає ризик утворення тромбів, які в свою чергу можуть приводити до інсульту чи інфаркту міокарда.
Механізм розвитку тромбоемболії і мерехтіння передсердь знаходиться в процесі вивчення. Разом з тим вже розроблені нові препарати, які підходять для лікування тих категорій хворих, яким не підходять звичайні антикоагулянти.
NOAC, ймовірно, стануть кроком вперед в лікуванні ФП, оскільки вони можуть сильно скоротити кількість хворих, які не можуть приймати звичайні антикоагулянтні засоби або подібне лікування проходить неадекватно.
Нарешті, хворі з ФП, що знаходяться в групі ризику або з ІМ, повинні знаходиться під медичним спостереження, оскільки існує ще одна серйозна проблема, яка заслуговує на пильну увагу. В першу чергу це пов'язано з тим, що у літніх хворих з ФП ймовірність розвитку ІМ вище, незважаючи на застосування пероральних антикоагулянтів.
Відео: Тромбоемболічні ускладнення
