Шлуночкова тахікардія
Автор Ольга Кияница
2017-11-10
Всі види тахікардії проявляються прискореним серцебиттям, коли ЧСС налічується більш ніж 90 разів на хвилину. Залежно від локалізації вогнища, що став причиною розвитку аритмії, виділяють суправентрикулярні (передсердні), вентрикулярні (шлуночкові) і вузлові тахікардії. При подібних нападах частота серцебиття складає від 150 до 300 разів на хвилину.
Найбільш несприятливою з усіх видів пароксизмальної тахікардії є шлуночкова форма, тому при її виникненні медична допомога повинна бути надана максимально швидко.
Захворювання розвивається найчастіше на тлі серцево-судинної патології та призводить до серйозних гемодинамічних порушень. Також страждає серцевий м'яз - міокард, тому супроводжується, в основному, важкими клінічними ознаками. У деяких випадках навіть незначні захворювання серця можуть ускладнитися шлуночковою тахікардією, чи небезпечне це захворювання? Однозначно, що так, оскільки за один рік від нього помирає близько 300 тис. людей. Це приблизно половина випадків від загальної серцевої смертності.
Відео: Шлуночкова тахікардія
Опис шлуночкової тахікардії
Серцевий м'яз в нормальному стані проводить електричні імпульси регулярно і впорядковано, з частотою 60-90 разів на хвилину. При цьому спочатку скорочуються передсердя, а потім імпульс надходить по атріовентрикулярному вузлу в шлуночки, які на кілька мілісекунд пізніше також скорочуються. Цей процес проходить настільки швидко, що людиною практично не відчувається, а в медицині визначається як синусовий ритм.
При шлуночковій тахікардії синусовий вузол не є основним водієм ритму, оскільки він не здатний контролювати скоротливу функцію серця.
Шлуночкова тахікардія (ШТ) - порушення нормального (синусового) ритму серця, що характеризується збільшенням числа скорочень шлуночків. Подібне виникає через порушену структуру міокарда, в результаті чого по волокнам не може нормально передаватися електричний імпульс. Якщо по передсердям і через АВ-вузол він проходить нормально, то в шлуночках починає перериватися і циркулювати по замкнутому колу. Або ж в самих шлуночках формуються ектопічні вогнища, які стають додатковими і позачерговими генераторами сигналу збудження. В результаті їх діяльності починається хаотичне скорочення міокарда шлуночків в божевільному темпі.
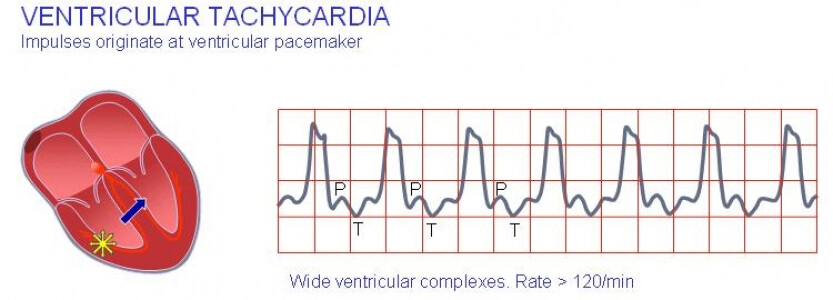
При ШТ порушується кровообіг. Це пов'язано з впливом двох факторів:
- при збільшенні частоти шлуночкових скорочень знижується викид крові в малий і великий круг кровообігу, що негативно впливає на загальний стан хворого.
- дискоординація роботи серця знижує його функціональні можливості, що також позначається на гемодинаміці.
Симптоми шлуночкової тахікардії
Клінічна картина безпосередньо залежить від складності гемодинамічних порушень. Як правило, до основних проявів аритмії додаються симптоми захворювання, на тлі якого розвинулася ШТ.
Ознаки, характерні для всіх пароксизмальних тахікардій:
- раптовий розвиток нападу;
- збільшена кількість серцевих скорочень (при шлуночковій формі ЧСС становить, як правило, 150-180 разів на хвилину);
- може відчуватися сильна пульсація судин, розташованих на шиї.
Робота шлуночків тісно пов'язана з центральним кровообігом, тому при ШТ нерідко з'являються симптоми порушення гемодинаміки: слабкість, запаморочення, біль у серці, знижений артеріальний тиск. В особливо складних випадках розвиваються набряки, з'являється задишка, стає важко дихати, що вказує на гостру серцеву недостатність.
Захворювання в 2% випадків протікає безсимптомно і з мінімальними органічними ураженнями серця.
Причини появи шлуночкової тахікардії
ШТ безпосередньо пов'язана з патологією серця, але практичний досвід показує, що ризик виникнення патології зростає у пацієнтів з наступними захворюваннями:
- Ішемічна хвороба серця сприяє розвитку ШТ в 90-95% випадків. В основному патологія пов'язана з інфарктними змінами, які призводять до тахікардії в 1-2% випадків, при цьому часто аритмія розвивається в перші години після органічного ураження. Відзначено, що післяінфарктна ШТ триває недовго і самостійно проходить. Також можуть зіграти негативну роль в появі ШТ міокардити, що в значній мірі змінюють структуру серцевого м'яза.
- Пороки серця, обумовлені вродженими і ревматичними факторами. Порушення структури клапанів не дозволяє крові викидатися з серця належним чином. Особливо важко протікають напади на тлі тривалого лікування стенозів і недостатності клапанів, що викликають декомпенсацію роботи лівого шлуночка.
- Вплив ліків може негативно позначитися на діяльності серця. У 20% випадків викликають шлуночкову тахікардію серцеві глікозиди. ШТ може бути ускладненням лікування такими препаратами, як изадрин, хінідин, адреналін. психотропні засоби, деякі анестетики.

В етіопатогенезі захворювання відзначаються провокативні фактори, що сприяють розвитку ШТ. Це можуть бути часті стресові і психоемоційні напруги, підвищене фізичне навантаження, хірургічні втручання на серці і гормональний дисбаланс в організмі, що виникає при феохромоцитомі.
Види / фото шлуночкової тахікардії
З огляду на різні фактори ШТ може протікати в декількох видах: нестійкому і стійкому. Також розрізняють потенційно небезпечні типи шлуночкової тахікардії, оскільки при їх виникненні підвищується ризик розвитку фібриляції шлуночків.
У невеликій кількості, порядка 2%, тахікардія шлуночкової форми розвивається у молодих людей. При цьому в їх здоров'ї не відзначається особливих порушень. У подібних випадках говорять про ідіопатичну ШТ.
Стійка і нестійка шлуночкова тахікардія
Нестійкий тип ШТ характеризується нестабільним перебігом. На ЕКГ фіксуються пароксизми з періодичністю в півхвилини. Їх кількість становить більш ніж три рази за певний період. Відбуваються гемодинамічні порушення, але при цьому прогноз летального результату незначний. Нестійка шлуночкова тахікардія є частим ускладненням шлуночкової екстрасистолії, тому при їх поєднанні виставляють діагноз у вигляді "екстрасистолія з пробіжками шлуночкової тахікардії".

Стійкий тип ШТ прогностично більш не сприятливий. Виниклі пароксизми тривають не менше 30 секунд, які визначаються за допомогою ЕКГ. Шлуночкові комплекси в цьому випадку сильно змінені. Через підвищення ризику раптової серцевої смерті на тлі розвиненої фібриляції тахікардія цього типу вважається небезпечною для життя.
Класифікація шлуночкової тахікардії
Відповідно до існуючого на сьогодні поділу визначають типи ШТ, які потенційно небезпечні через можливий розвиток фібриляції.
- Мономорфні ШТ, які найчастіше виникають внаслідок органічного ураження серця.

- Поліморфні, або мультиформні, ШТ - це різні за амплітудою і напрямком шлуночкові комплекси, що утворюються в результаті дії двох і більше ектопічних вогнищ. Виникають в основному без структурних змін серця, хоча в деяких випадках визначаються органічні патології. Розрізняють двонаправлені-веретеноподібні поліморфні ШТ і політопні, або мультифокусні.
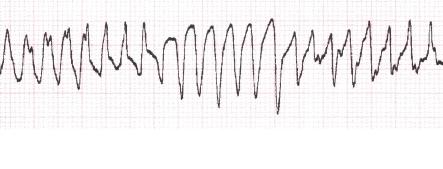
Іноді виникає тахікардія за типом "пірует", коли комплекси QRS прогресивно змінюються і повторюються на тлі подовженого інтервалу QT.
Ускладнення шлуночкової тахікардії
Найнебезпечніше ускладнення - аритмія з повним припиненням роботи серця. Подібне виникає через розвиток фібриляції серця.
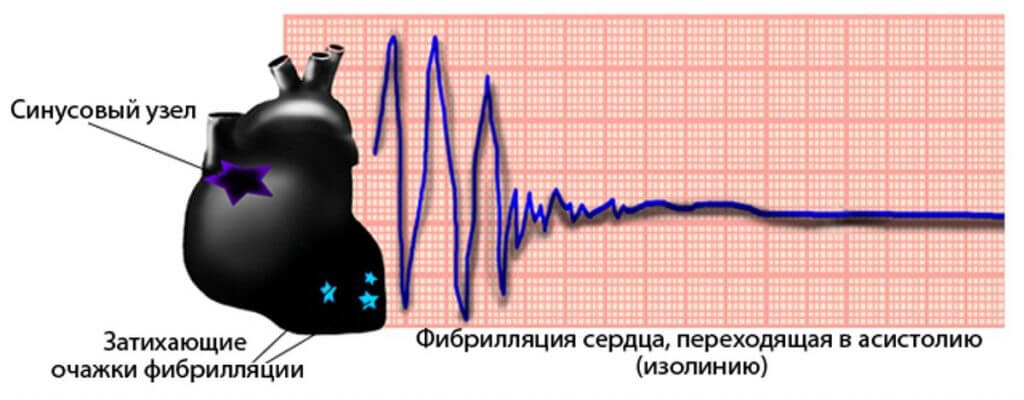
Якщо пароксизми виникають періодично та на протязі тривалого часу можливе утворення тромбів, які потім попадають у великі судини. Тому у хворих ШТ підвищується ризик розвитку тромбоемболії артерій головного мозку, легенів, шлунково-кишкового тракту і кінцівок.
Без лікування прогноз ШТ з органічними змінами є несприятливим. При своєчасному призначенні терапії та відновленні нормальної роботи серця прогноз змінюється в позитивну сторону.
Хорошим вважається прогноз при визначенні ШТ у дітей до одного року. У деяких випадках тахікардія, що з'явилася у грудному віці, тримається у дітей від місяця-двох до 10 років.
Діагностика шлуночкової тахікардії
При перших проявах різкого і прискореного серцебиття слід звернутися до лікаря, оскільки тільки за допомогою ЕКГ можна буде встановити точний діагноз. У деяких випадках хворі переносять захворювання на ногах, тоді доцільніше використовувати добовий моніторинг ЕКГ. При відсутності результату від цього методу дослідження призначається проба з навантаженням, в ході якої в більшості випадків, виявляється патологія серця.
Характерні ознаки шлуночкової тахікардії на ЕКГ:
- Комплекси QRS розширені та можуть деформуватися, змінюватися за амплітудою і напрямками.
- ЧСС від 100 ударів у хвилину.
- Електрична вісь серця (ЕОС) відхиляється вліво.
В якості додаткових методів діагностики використовують:
- Електрофізіологічне дослідження, яке виявляє різні типи та форми тахікардії.
- Добре підходить для точної діагностики змін, що відбуваються в пучках Гіса.
- Ехокардіографія - досліджуються різні області серця, що допомагає визначити місцезнаходження патологічного вогнища і його поширеність в міокарді.
- Коронарографія - здебільшого призначається для уточнення діагнозу при ішемічній хворобі серця.
Важливе значення мають лабораторні аналізи (загальні, біохімія), які допомагають виявити супутню патологію, а також визначити електролітний склад, рівень цукру та холестерину в крові.
Лікування шлуночкової тахікардії
На сьогодні немає методик, які б давали 100% на видужання. Як правило, лікування ШТ починається з введення медикаментів. В першу чергу лідокаїну або новокаїнаміду. Препарати здатні різко знизити тиск, що необхідно враховувати при введенні хворим, схильним до гіпотензії. При наявності протипоказань до вище наведених препаратів використовують соталол.
Використання антиаритмічних препаратів показано в наступних випадках:
- напади виникають часто або погано переносяться хворим;
- через напади ШТ сильно страждає циркуляція крові;
- прогноз захворювання визначається як неблагоприємний або аритмія протікає злоякісно.
Неефективність медикаментозної терапії є показанням до проведення кардіоверсії. Початкову дозу визначають з розрахунку 1 Вт на кг.
Лікування шлуночкової тахікардії злоякісного перебігу та стійку до медикаментозної терапії проводиться аміодароном. При відсутності ефекту до запропонованої монотерапії додають пропанолол. Комбінація з двох препаратів виявляється успішною в 80% випадків. Призначаються ліки як дорослим, так і дітям, в тому числі новонародженим, у яких визначається загрозлива для життя ШТ.
Оперативне лікування полягає в поліпшенні якості життя хворого при стійких формах ШТ, які розвинулися на тлі ІХС. Також можуть спостерігатися інші органічні порушення. Під час оперативного втручання імплантується кардіологічний пристрій, який запобігає зупинці серця. Подібна операція є дорогою, тому її рідко практикують. Існує декілька технік її виконання:
- проводиться імплантація дефібрилятора;
- деякі шляхи, які проводять електричний імпульс і вважаються патологічними, перетинаються;
- встановлюється електричний кардіостимулятор.
Невідкладна допомога при ШТ
Повинна бути надана до того часу, коли до хворого підійде лікар або медична бригада. Статися напад може в будь-якому місці і за будь-яких обставин, тому бажано кожному свідомому громадянину знати ті заходи першої допомоги, які допоможуть зберегти хворому життя:
- Якщо людина схопилася за серце, стала хитатися, різко нахилилася вперед або впала, її потрібно по можливості посадити або укласти на рівну поверхню.
- Якщо людина при свідомості, потрібно її попросити стискати і розтискати м'язи живота, рук і ніг.
- Попросити хворого зробити різкий видих.
- Масажними рухами розтирати область сонних артерій на шиї з однієї й іншої сторони, по черзі.
- При можливості прикласти до лоба і скронь щось холодне, можна намочити рушник або носову хустку.
Найважливіше при наданні першої допомоги зателефонувати в швидку, адже тільки медперсонал з потрібними ліками і обладнанням зможе зняти напад шлуночкової тахікардії.
Вторинна профілактика шлуночкової тахікардії
При виникненні нападів в перший раз потрібно в найкоротші терміни провести діагностику і лікування захворювання, що викликало ШТ. Після підбирається в індивідуальному порядку терапія, яка є по суті вторинною профілактикою шлуночкової тахікардії.
При розвитку частих нападів, які складно купіруються і помітно позначаються на якості життя хворого, лікарем може бути дане направлення на імплантацію дефібрилятора.
З метою профілактики рецидивів ШТ корисно дотримуватися загальних рекомендацій щодо коригування звичного способу життя:
- Слід регулярно контролювати рівень артеріального тиску, глюкози в крові, масу тіла.
- Правильно харчуватися, з включенням продуктів, корисних для серця.
- Шкідливі звички в обов'язковому порядку потрібно виключити.
- Займатися лікувальною фізкультурою і виконувати допустиму фізичну діяльність.
Відео: Катетерне лікування шлуночкових тахікардій
Схожі статті
Будь-яка форма шлуночкової тахікардії вимагає невідкладної госпіталізації. Якщо у пацієнта визначається тахікардія стійка або з гемодинамічними порушеннями, тоді проводиться дефібриляція. Шлуночкова тахікардія може ускладнитися зупинкою серця і в цьому випадку внутрішньосерцево вводиться розчин адреналіну. Також в процесі купірування нападу може використовуватися аміодарон та лідокаїн. Виникнення пароксизмів більше двох разів на місяць є показанням до імплантації електричного кардіостимулятора у вигляді кардіовертера-дефібрилятора.
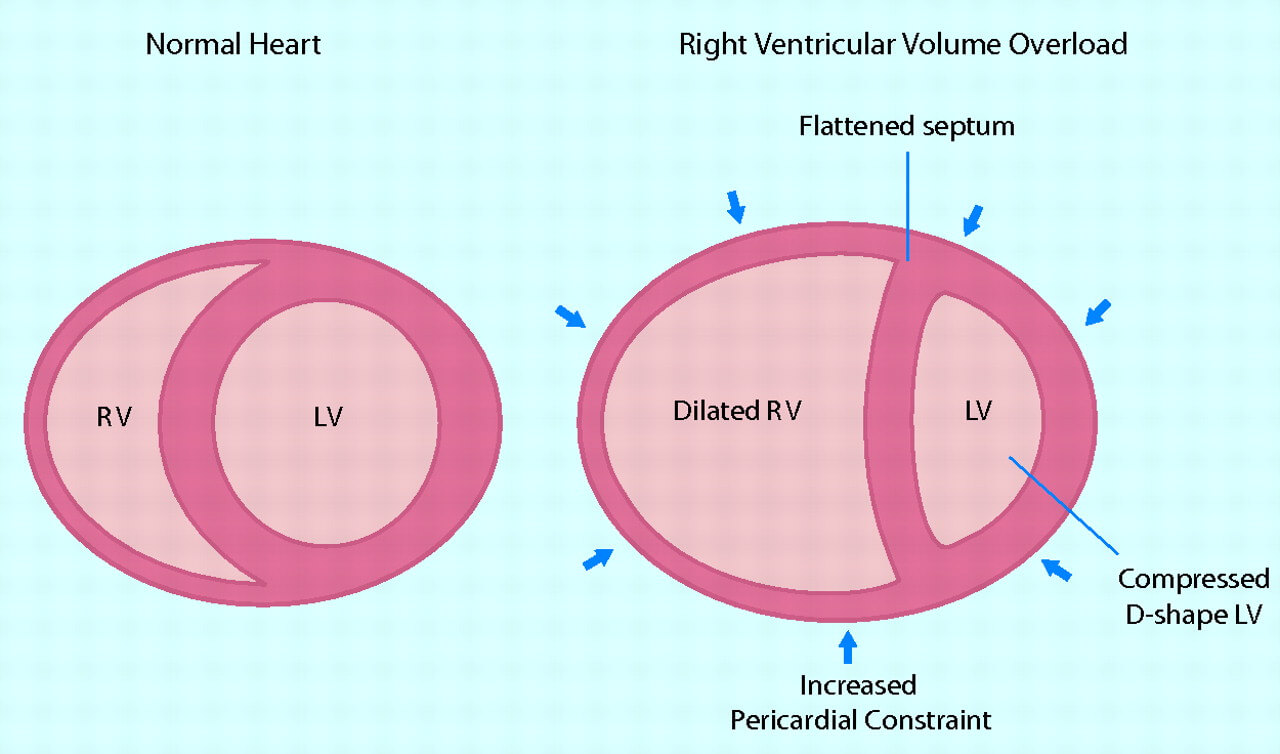
У той час як недостатність лівого шлуночка була предметом інтенсивного обговорення протягом десятиліть, правошлуночкова серцева недостатність, як правило, залишалася з мінімальним увагою. Дійсно, права половина серця довгий час вважалася відносно пасивним каналом для кровотоку між системним і легеневим кровообігом, відповідно його расстрофства вважалися відносно не важкими.

У людському організмі все взаємопов'язано, тому одне захворювання нерідко сприяє розвитку іншого. При необхідності під час лікування враховуються всі наявні у хворого патології, включаючи шлунково-кишкового тракту і серця. Іноді поліпшення перебігу основної хвороби дозволяє зменшити клінічні ознаки іншого.
