Гострий коронарний синдром
Автор Ольга Кияница
2018-03-05
Гострий коронарний синдром (ГКС) - клінічне визначення, що позначає гострий період коронарної хвороби серця, в ході якого розвиваються ознаки, характерні для інфаркту міокарда, ІХС, нестабільній стенокардії. У медичній практиці цей термін часто використовується під час постановки попереднього діагнозу, коли до кінця не з'ясовані характеристики захворювання.
ОГострий коронарний синдром дуже швидко розвивається, тому всього за кілька хвилин у хворого може припинитися серцева діяльність. З цього захворювання по всьому світу жахливі статистики: в США щороку з подібним діагнозом госпіталізується близько 1 млн. Людей, в Європі - понад 800 тис.
Характерна клініка хвороби дозволяє швидко поставити діагноз і надати першу медичну допомогу, але до приїзду лікарів хворим нерідко доводиться залишатися один на один з хворобою. У таких випадках важливо знати, які дії допоможуть дочекатися приїзду кваліфікованих фахівців
Відео Розуміння гострого коронарного синдрома
Що таке гострий коронарний синдром?
В ході розвитку коронарної хвороби серця розрізняють періоди загострення і ремісії, коли перебіг захворювання більш-менш стабільно. Під впливом певних чинників ішемічна хвороба серця загострюється, через що розвивається або легша форма - нестабільна стенокардія (НС), або важка - інфаркт міокарда (ІМ).
У випадку з інфарктом міокарда за допомогою ЕКГ виділяють:
- ІМ з підйомом сегмента ST.
- ІМ без підйому сегмента ST.
Патофізіологічний процес розвитку нестабільної стенокардії та інфаркту міокарда однаковий, хоча клінічно ці захворювання проявляються по-різному.
Інфаркт - це стан незворотною клітинної смерті внаслідок тривалої ішемії (професор, академік РАПН і МАНЕБ Назаров І.П.)
Нестабільна стенокардія - гостро протікає ішемія серцевого м'яза, що не настільки виражена, щоб привести до інфаркту.
Основна відмінність стенокардії від інфаркту - відсутність ЕКГ-ознак некрозу міокарда (не визначається патологічний зубець Q і підйом інтервалу ST) і специфічних біомаркерів в крові в достатній кількості, щоб поставити діагноз ІМ.
Іноді спостерігається перехід від одного патологічного стану, як правило НС, до іншого - ІМ, і час цього переходу дуже індивідуально, оскільки багато що залежить від певних чинників, що сприяють появі хвороби.
Таким чином,
Гострий коронарний синдром - будь-яка група клінічних ознак або симптомів, що дозволяють підозрювати гострий інфаркт міокарда (ГІМ) або нестабільну стенокардію (НС) (Національні клінічні рекомендації. Лікування гострого коронарного синдрому, 2008).
Чому варто знати про гострим коронарним синдромом?
- Збільшилася частота гострого коронарного синдрому.
- Важливо сприяти впровадженню нової стратегії допомоги хворим на ГІМ.
- При розвитку хвороби повинна проявлятися своєчасна реакція.
- Необхідна первинна та вторинна профілактика.
Трохи статистики
- При великому ІМ передньої стінки лівого шлуночка смертність становить 25,5%.
- При великому ІМ передньої стінки смертність сягає 12,5%.
- При передньобокових або передневерхушечном ІМ смертність становить понад 10%.
- При ІМ задньої стінки і нижнебоковом інфаркті смертність становить понад 8%.
- Невеликий нижній ІМ стає причиною смерті в 7% випадків.
Патогенез
Розвиток гострого коронарного синдрому прямо пов'язане з порушенням кровообігу в системі коронарних (вінцевих) артерій. Ці освіти відносяться до власних судинах серця, за якими надходять поживні речовини і кисень до серцевого м'яза.
Анатомічно розрізняють дві основні вінцеві артерії:
- Права коронарна артерія (Arteria coronaria dextra). За неї надходить кров до правого шлуночка, задньої стінки органу і частково міжшлуночкової перегородки. При тромбозі її або відносяться до неї дрібних гілок порушується кровообіг у відповідних відділах серця.
- Ліва коронарна артерія (Arteria coronaria sinistra) . Кровоснабжает передню стінку і верхівку серця, більшу частину міжшлуночкової перегородки і, звичайно ж, ліву половину міокарда. При порушенні кровообігу в системі цієї артерії трапляються серйозні напади ІМ або розвиваються великі ІМ.
Патофізіологія розвитку гострого коронарного синдрому:
- Звуження кровоносних судин.В основному розвивається через атеросклерозу, який характеризується утворенням атеросклеротичних бляшок на внутрішній стінці судин. У цьому процесі беруть безпосередню ліпопротеїни низької і дуже низької щільності, які транспортують холестерин.
При значному їх кількості в крові вони осідають на стінки судин, які в свою чергу реагують на подібне "вторгнення" запальною реакцією. На місці ураження починає формуватися тромб, який здатний відриватися і закупорювати просвіт судини. Також сильне виступ атеросклеротичної бляшки в просвіт судини призводить до порушення кровотоку. Тому якщо атеросклерозом вражені вінцеві артерії, тоді з часом розвивається ІХС, а у важких випадках - гострий коронарний синдром.
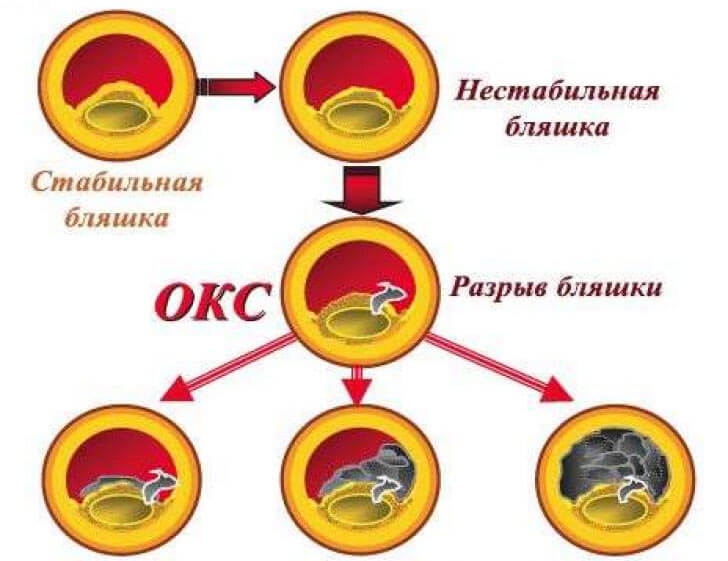
- Кисневе голодування . У нормальному стані під час фізичного навантаження у людини судини розширюються, що дозволяє забезпечити повноцінне надходження кисню і поживних речовин до органів, в тому числі до серця. Якщо ж у хворого атеросклероз, тоді судини не можуть вільно розширюватися. Це призводить до збою компенсаторною реакції і гострого кисневого голодування (гіпоксії). Подібне серцевий м'яз вкрай важко переносить, тому розвивається ІХС або гострий коронарний синдром.
- Недостатня кількість кисню в крові . Спостерігається при ряді захворювань за типом анемії та ін. Якщо додатково в організмі порушений кровообіг по коронарних артеріях, тоді ризик виникнення гострого коронарного синдрому різко зростає.

Сьогодні практично у 95% хворих на ІХС або ОКС спостерігається ураження вінцевих судин атеросклерозом, тому механізм розвитку цієї хвороби тісно пов'язаний з подальшим появою коронарних хвороб.
Причини
Незважаючи на багато відомих аспекти з процесу освіти атеросклерозу, а разом з ним ІХС та ОКС, на сьогодні ще немає єдиної теорії розвитку цього захворювання. Все ж за допомогою статистики і експериментів вдалося визначити сприятливі фактори, що сприяють виникненню коронарних захворювань.
Фактори, що сприяють розвитку атеросклерозу вінцевих судин:
- Дислипидемия . Під цим терміном мається на увазі зміна нормального співвідношення між різними видами ліпідів. На сьогодні критичні зауваження відносяться до таких показників, як загальний холестерин і холестерин ЛПНЩ. При підвищенні цих показників в крові прямо пропорційно зростає ризик розвитку гострого коронарного синдрому. Наприклад, при загальному холестерин більше 6,2 ммоль / л і ЛПНЩ вище 4,9 ммоль / л відзначається дуже висока ймовірність виникнення коронарних захворювань.
- Куріння . Ця шкідлива звичка підвищує ризик розвитку ОКС в кілька разів, оскільки виділяються в процесі куріння речовини сприяють підвищенню згортання крові, підвищення артеріального тиску і поразки ендотелію судин.
- Гіпертонія . У більшості випадків ОКС розвивається при досягненні систолічного тиску в 140 мм рт. ст. и більше. У подібних умовах судини частіше пошкоджуються, саме тому рекомендують вчасно знижувати артеріальний тиск спеціальними препаратами.
- Підвищена маса тіла . Цей фактор ризику часто сприяє розвитку гіпертонії, дисліпідемії, цукрового діабету. При ожирінні нерідко спостерігаються інші розлади обмінних процесів, що також підвищує ризик утворення гострого коронарного синдрому.
- Гіподинамія . "Сидячий" спосіб життя нерідко передує ожиріння, артеріальної гіпертонії, підвищеному згортанні крові, тому цей фактор ризику також в кінцевому підсумку може призвести до ОКС. Тим більше, що в дослідженнях відзначається, що в помірно рухливих людей більш здорова серцевий м'яз.
- Алкоголізм . На тлі хронічного зловживання алкоголем часто розвиваються різні захворювання печінки, які в свою чергу призводять до дисліпідемії і, у віддалених випадках, - до гострого коронарного синдрому.
- Цукровий діабет . Це захворювання характеризується злоякісним перебігом, коли багато процесів обміну, особливо вуглеводний, порушуються. Спостерігається підвищення кількості холестерину і ЛПНЩ, що, в порівнянні з іншими пацієнтами, зустрічається в 3 рази частіше. Тому при цукровому діабеті ризик розвитку ОКС теж різко зростає.
- Спадковість . Існують такі форми дисліпідемії, які передаються по спадковості. При їх наявності також можливий розвиток атеросклерозу та інших патологій, пов'язаних із захворюваннями судин, включаючи ОКС. Тому при визначенні подібних хвороб в сім'ї ймовірність виникнення коронарних патологій суттєво збільшується.
- Часті стреси . Запускають патологічну реакцію в організмі, в кінці якої нерідко стоїть гострий коронарний синдром.
- Підвищена згортання крові . Подібний фактор розвитку атеросклерозу до кінця не вивчений, але за попередніми даними фактори згортання крові разом з тромбоцитами можуть відігравати важливу роль у формуванні атеросклеротичної бляшки.
У ряді випадків гострий коронарний синдром розвивається на тлі тих захворювань, які не пов'язані з ішемічною хворобою серця. Тоді говорять про вторинних привертають факторах або неатеросклеротичних причини. На їх фоні найчастіше розвивається інфаркт міокарда, тому їх поява вважається більш небезпечним. Розвиток хвороби в таких випадках спрогнозувати досить складно, а почасти просто неможливо.
Основні неатеросклеротичних причини:
- Аномалії коронарних артерій.
- Емболія коронарних артерій.
- Вроджені деформації.
- Опромінення серця.
- Тиреотоксикоз.
- артеріїти.
- Травми.
Таким чином, гострий коронарний синдром викликається багатьма причинами, як первинного ураження коронарних артерій, так і вторинного їх зміни. У подібних випадках розвиваються різні клінічні форми, які своєю течією, способом діагностики та лікуванням піддаються подібним характеристикам, тому їх об'єднали в таке збірне поняття, як ОКС. Багато факторів ризику при ГКС схожі з такими при ІХС.
Відео Ішемічна хвороба серця - причини, симптоми і лікування
Види
В ході розвитку гострого коронарного синдрому можуть виникати різні форми ішемічної хвороби серця. Найчастіше при гострому порушенні коронарного кровообігу визначається одне з наступних патологічних станів:
- Нестабільна стенокардія.
- Інфаркт міокарда без підйому сегмента ST.
- Інфаркт міокарда з підйомом сегмента ST.
Визначення різновиди проводиться за клінічними проявами і ЕКГ-ознаками.
Нестабільна стенокардія
У медичній практиці відома як "грудна жаба". Непередбачувана за своїм перебігом, тому на відміну від стабільної форми нестабільна стенокардія зарахована до гострого коронарного синдрому. У деяких випадках може перейти в інфаркт міокарда, тому вважається небезпечним захворюванням.
Нестабільна стенокардія може розвиватися при різних обставинах:
- Наростаюча НС . Небезпечна своїм швидким прогресуванням, оскільки хворому з кожним приступом стає все гірше. Іноді ліки перестають допомагати і тоді потрібно або збільшувати дозу, або замінювати на інший препарат.
- Вперше виникла НС . Характерні для патології хворобливі відчуття вперше з'являються не більше місяця тому. Найчастіше є присутнім не настільки виражене, в порівнянні з першим випадком, прогресування хвороби. Через виникнення складнощів з постановкою прогностичного висновку і визначенням істинної тяжкості стану хворого ця форма НС відноситься до ОКС.
- Рання постінфарктна НС . До цієї форми відносять больові відчуття, які з'явилися протягом тридцяти днів після перенесеного ІМ. Небезпека стану полягає в тому, що болі можуть вказувати на погане коронарнийкровообіг, через що підвищується ризик розвитку повторного інфаркту.
- НС після ангіопластики. У деяких випадках після оперативного втручання, пов'язаного з корекцією частини коронарної артерії, знову визначаються болю. Найчастіше подібне відбувається протягом шести місяців після перенесеної ангіопластики.
- НС після аортокоронарного шунтування . Операція ґрунтується на створенні обхідного шляху замість існуючого ураженої судини. Робиться це за допомогою підшивки нового судини. У деяких випадках з різних причин після АКШ протягом шести місяців знову виникають стенокардичні напади, що вказує на прогресування хвороби.
- Стенокардія Принцметала . Ще відома під такою назвою, як варіантна стенокардія. Виявляється сильними болями і частими нападами, час появи яких часто доводиться на ранок і вечір.
Інфаркт міокарда без підйому сегмента ST
При визначенні цієї форми гострого коронарного синдрому мова не йде про присутність або відсутність ураження міокарда. При цьому варіанті захворювання класичні ЕКГ-ознаки не визначаються, але при цьому хворий пред'являє характерні для ІМ скарги. На додаток підвищуються специфічні показники крові.
У більшості випадків відсутність ЕКГ-ознак інфаркту міокарда вказує на невелику ділянку ураження, хоча іноді сегмент ST піднімається не відразу, а через деякий час після перенесеного нападу.
Сегмент ST нерідко піднімається при стенокардії, тому по одному тільки ЕКГ судити про процес складно. Найчастіше цей діагноз ставиться лікарями швидкої допомоги або на прийомі в стаціонар, що дозволяє віднести хворого до групи ризику по гострому коронарному синдрому. Подальше проведення досліджень дозволяє встановити більш точну форму захворювання.
Інфаркт міокарда з підйомом сегмента ST
Класичний розвиток ураження серцевого м'яза, яке обов'язково доповнюється характерними клінічними ознаками.
Підвищення сегмента ST пов'язано з патологічною активністю міокарда. Ішемія серцевого м'яза провокує порушення балансу між кількістю калію всередині і зовні кардіоміоцитів, в результаті чого створюються імпульси, що підвищують изолинию.
Підйом сегмента ST часто поєднується з появою на ЕКГ патологічного зубця Q. При його визначенні говорять про крупноочаговом інфаркті міокарда, при якому можуть вражатися поверхневі і навіть внутрішні шари серцевого м'яза. Загалом інфаркт міокарда є саме важкий перебіг гострого коронарного синдрому. При цій патології відбувається некроз кардіоміоцитів, що у важких випадках може привести хворого до швидкої загибелі.
Клініка
Гостра коронарний синдром проявляється характерними симптомами, поєднання якіх дозволяє досвідченім лікарям дуже Швидко поставити Попередній діагноз.
Типові для гострого коронарного синдрому ознаки:
- больові відчуття;
- підвищене потовиділення;
- паніка або страх смерті;
- бліді шкірні покриви;
- утруднене дихання;
- непритомний стан;
- кашель.
Больові відчуття
З'являються на тлі недостатнього надходження кисню кардиомиоцитам, ще відомі як ангінозних болю. Можуть бути єдиним проявом захворювання. Мають характерними ознаками, які дозволяють запідозрити розвиток гострого коронарного синдрому.
Характер болю при НС або ІМ наступний:
- Нападоподібне протягом . Часто пов'язаний з попередньою болю фізичною активністю або емоційною напругою. У деяких випадках, особливо при стенокардії, розвивається вночі або вранці і тоді передбачають більш несприятливий прогноз.
- Опис больових відчуттів . Пацієнтами біль частіше характеризується як сдавливающая, ріжучий або колючий. У деяких випадках хворий як би хапається за ліву груди, що вказує на місце локалізації болю.
- Інтенсивність . В основному біль вкрай виражена, буває настільки, що хворі намагаються не ворушитися і навіть не дихати, щоб її не посилити. Через біль хворі вкрай збуджені, їм важко знайти зручне положення, в якому б хворобливі відчуття зменшилися.
- Тривалість . Болі при інфаркті міокарда затяжні, можуть тривати до години і більше. Відсутні будь-які "перерви", тому все це приносить хворому найсильніші страждання. При стенокардії напад болю може тривати до 10 хвилин і через якийсь час повторюватися, що також не дає хворому заспокоїтися.
- Локалізація . Типове розташування болю - зліва від грудини. Також вона може визначатися посередині грудей. Але найбільш характерна ознака - іррадіація болю, коли вона поширюється в ліву руку, нижню щелепу і навіть спину. Іноді при великовогнищевий застінних ІМ відзначається передача болю вниз живота, в пахову область.
Біль практично не купіруєтьсянітрогліцерином, що відрізняє ОКС від стабільної стенокардії. У деяких випадках потрібне введення наркотичних анальгетиків, щоб зняти настільки сильні больові відчуття.
Потовиділення і бліда шкіра
Поява холодного липкого поту пояснюється високим рівнем болю, яку доводиться відчувати хворому. Таким чином реагує вегетативна нервова система на різкий біль, вона ж викликає сильне збліднення шкірних покривів. Трохи пізніше блідість поєднується з ціанотичним відтінком шкіри, що пояснюється некрозом частини серцевого м'яза, на тлі чого розвивається аритмія і, як наслідок, розлад кровообігу.
Паніка або страх смерті
Психіка людини чуйно реагує на сильний біль, утруднене дихання і перебої в роботі серця. Також може на кілька секунд припинятися серцева діяльність. Все це викликає страх смерті, у важких випадках - панічну атаку.
Утруднене дихання
Під час нападу нестабільної стенокардії, а тим більше при інфаркті міокарда, сильні болі відчуття, аритмії, порушення провідності імпульсів призводять до розладу процесу дихання. Великовогнищевий ІМ нерідко супроводжуються порушенням гемодинаміки, що також сприяє появі задишки. Особливо важко дихання при застої крові в малому колі кровообігу.
Непритомний стан
Ще відомі як синкопи, які пов'язані з короткочасним розладом кровопостачання головного мозку. При НС непритомності практично не буває. Їх розвиток в основному пов'язано з великими інфарктами, коли різко порушується кровообіг. Період виникнення синкопа - відразу після інфаркту. Якщо ж вони з'являються в більш віддалений час, тоді це вказує на нетиповий перебіг хвороби (церебральну форму).
Кашель
Загрозливий ознака застійних явищ в малому колі кровообігу. Найчастіше проявляється як сухий, без мокротиння. Нерідко супроводжує задишку.
У рідкісних випадках розвиваються атипові форми захворювання: абдомінальний, церебральна, колаптоїдний, набрякла, безбольова і аритмічна.
Діагностика
На догоспітальному етапі аналізуються скарги пацієнта, проводиться його об'єктивний огляд, аускультація і перкусія серця, вимірюється артеріальний тиск. При можливості знімається ЕКГ, на якому можуть бути видні зміни, характерні для гострого коронарного синдрому:
- Ознаки блокади ніжки пучка Гіса.
- З'являється патологічний зубець Q (вказує на трансмуральний ІМ).
- Сегмент ST підвищується в двох і більше суміжних відведеннях, що вказує на ГІМ, розташування якого визначається з підйому сегмента ST у відповідних відведеннях:
- V1-V6, I, aVL в поєднанні з ознаками блокади ніжки пучка Гіса - великий лівошлуночкова інфаркт передньої стінки.
- V1-V6, I, aVL без блокади - великий переднестеночний ІМ.
- V1-V4 або I, aVL і V5-V6 - передневерхушечний або передньо ІМ.
- II, III, aVF - великий нижній інфаркт міокарда.
- II, III, aVF в поєднанні з V1, V3r, V4r - поразка правого шлуночка.
- II, III, aVF в поєднанні з V5-V6 - нижнебоковой ІМ.
- У III, III, aVF відведеннях ізольований підйом сегмента ST - невеликий нижній ІМ.
У кардіологічному відділенні, куди доставляють хворих по швидкій допомозі з ОКС, обов'язково проводиться ехокардіографія. За допомогою цього дослідження визначаються наступні ознаки:
- Збільшення розмірів камери серця . Подібні зміни відповідають локалізації ураження, тобто при ІМ лівого шлуночка розтягується камера цього відділу серця.
- Робота клапанів змінюється . При ІМ лівого шлуночка порушується діяльність мітрального клапана, а при ІМ правого шлуночка - трикуспидального. Подібне пояснюється розтягуванням камери серця (а разом з нею - клапанного кільця) на тлі порушення скорочення ураженого міокарда.
- Завихрення потоку крові . Міокард починає нерівномірно скорочуватися, через що порушується кровообіг.
- Вибухання серцевої стінки . Ця ознака визначається при великому ІМ, особливо лівого шлуночка. Вибухне пов'язано з підвищенням внутрішнього тиску.
- Розширення нижньої порожнистої вени . Ознака характерний для ІМ правого шлуночка, розвивається через ослаблення діяльності правих відділів серця і застою крові в венозної системі. В першу чергу кров скупчується в нижній статевої вені, тому її розширення вказує на проблемну ділянку.
Обов'язково визначають біомаркери , підвищення концентрації яких вказує на некроз міокарда. У перші 3-4 години збільшується вміст тропоніну-Т, тропоніну-I, міоглобіну, креатинфосфокінази, изоформ КФК. Далі зростає кількість аспартатамінотрансферази, лактатдегідрогенази і її ізоформи, КФК-МВ. Ці маркери можуть визначатися не все відразу, досить двох-трьох в поєднанні з клінікою, щоб поставити точний діагноз.
Додаткові методи дослідження:
- Сцинтиграфия міокарда - призначається в разі скрутній діагностики локалізації ІМ. Проводиться з використанням радіонуклідних речовин.
- Коронарна ангіографія - в коронарні артерії через внутрішньовенний катетер вводиться речовина, після чого роблять знімки, на яких видно звужені і закупорені судини.
- Магнітно-резонансна томографія - дозволяє визначити навіть невеликі ділянки змертвіння міокарда.
- Пульсоксиметрія - дозволяє уточнити рівень кисню в крові, після чого при необхідності призначається оксигенотерапія.
- Лабораторні дослідження у вигляді загального аналізу крові, біохімічного аналізу крові, коагулограми дозволяють провести загальну діагностику організму.
Відео Про діагноз "Гострий коронарний синдром"
Лікування
При розвитку гострого коронарного синдрому ризик летального результату при відсутності медичної допомоги становить майже 50%. Тому госпіталізації підлягають всі хворі з підозрою на ОКС або при підтвердженні подібного діагнозу.
На правління терапії гострого коронарного синдрому:
- Медикаментозне вплив.
- Профілактика повторних нападів.
- Фітотерапія.
Медикаментозне лікування
Використовується з метою запобігання кисневого голодування міокарда, додатково застосовують засоби для усунення симптомів, особливо вираженого болю. На сьогодні розроблено багато схем лікування хворих з ОКС, рішення щодо вибору терапії приймає лікар, який попередньо обстежує хворого.
На етапі надання першої допомоги використовують такі ліки:
- Нітрогліцерин - за рахунок поліпшення кровопостачання серцевого м'яза і зниження споживання її клітинами кисню сповільнюється процес загибелі кардіоміоцитів. Дають під язик з переходом на внутрішньовенне крапельне введення.
- Ізосорбіду нітрат - сприяє притоку крові до серцевого м'яза за рахунок розширення коронарних судин. Вводиться внутрішньовенно крапельно.
- Кисень - використовується в якості інгаляцій, призначається при визначенні кисню в крові на рівні 90% і нижче.
- Аспірин - діє як тромболітик, тому запобігає утворенню тромбів. Використовується в таблетках.
- Клопідогрель - запобігає появі тромбів. Використовується в таблетках.
- Тиклопидин - знижує в'язкість крові, не допускає склеювання тромбоцитів. Застосовується в таблетках.
При підвищеному артеріальному тиску і тахікардії призначають бета-адреноблокатори. Залежно від переносимості хворого застосовується пропранолол, атенолол, метопролол, есмолол. Чи не призначають препарати з групи БАБ при наявності у хворого хронічного обструктивного захворювання легень.
Для зняття болю використовують такі знеболюючі, як морфін, фентаніл, дроперидол, промедол, діазепам.
Профілактика повторних нападів
Часто супроводжує основну терапію, яка призначається при ОКС. Оскільки патологічний процес у вигляді ІХС і атеросклерозу, сприяє розвитку ІМ і НС, є незворотнім, у пацієнтів після гострого періоду зберігається високий ризик розвитку повторних нападів. Для його зниження повинні бути виконані певні рекомендації:
- Фактори ризику атеросклерозу повинні бути виключені або зведені до мінімуму . Для досягнення цієї мети потрібно відмовитися від шкідливих звичок (вживання алкоголю і куріння). Також повинні бути усунені інші причини ОКС.
- Маса тіла повинна перебувати під контролем . При її надлишку слід скористатися послугами дієтолога, який допоможе нормалізувати індекс Кетле.
- противоатеросклеротическим харчування . Відіграє важливу роль в запобіганні загострень, оскільки знижує темп розвитку атеросклерозу, а разом з цим - розвиток ОКС.
- Допустимий фізичне напруження . Фізичне навантаження корисна серцевому м'язі, але тільки в помірній кількості. Наприклад, після ІМ фізичні вправи протипоказані, хоча існує спеціальна реабілітація після інфаркту і подібні моменти слід уточнити у лікаря.
- Регулярні медичні огляди . Після нападу НС або ІМ слід своєчасно спостерігатися у лікаря. В основному, не рідше ніж раз на півроку. При необхідності проводяться діагностичні дослідження.
Фітотерапія
Основну частину народної медицини складають рецепти, спрямовані на боротьбу з ІХС. Найчастіше використовують при хронічному перебігу хвороби або після основного курсу лікування ОКС.
Народні засоби, що поліпшують харчування міокарда:
- Відвар кропиви . Зібрані до цвітіння і висушене листя кропиви заварюють окропом з розрахунку 100 мл на 1 ст. л. Після кип'ятіння на маленькому вогні і охолодження відвар приймають по 50 мл до чотирьох разів на день.
- Відвар синеголовника . Висушену і подрібнену траву в кількості 1 ст. л. заливають склянкою окропу і після кип'ятіння на маленькому вогні протягом 5 хвилин охолоджують. Далі приймають по столовій ложці до 5 разів на день.
- Настій золототисячника . Столову ложку сухої трави заливають двома склянками окропу і настоюють кілька годин в темному місці. Приймати настій потрібно три рази на день рівними частинами. Тривалість курсу - два тижні.
- Настій вівсяних зерен . Одну столову ложку зерен заливають десятьма столовими ложками окропу. Засіб настоюватися добу і після приймається по 100 мл до 3 разів на день. Приймають при хворобливих відчуття в області серця кілька днів до зникнення симптомів.
Прогноз і профілактика
При нестабільної стенокардії залежить від характеру ураження вінцевих артерій. Якщо звуження сталося в проксимальних відділах, тоді прогноз несприятливий. При пошкодженні дистальнихвідділів артерій роблять більш сприятливий прогностичне висновок. Також велике значення має функціональна можливість лівого шлуночка. При його недостатності прогноз ускладнюється.
При розвитку інфаркту міокарда менш сприятливим вважається варіант з підйомом сегмента ST, ніж без нього. Також важливе значення має площу ураженої міокарда: чим він більшу площу займає, тим важче стан хворого. Також на прогностичне висновок впливає вік пацієнта, наявність шкідливих звичок, маса тіла, супутні захворювання.
При несприятливому перебігу гострий коронарний синдром може ускладнюватися кардіогенний шок або ж рубцеванием ураженої ділянки з повторним розвитком ІМ.
