Міокардіт
Автор Ольга Кияница
2018-03-04
Міокардіт (МК) - серцево-судинна хвороба, яка характеризується ураженням серцевої мускулатури за рахунок розвитку судинної інфекції в тканинах організму. Патологічний процес в основному обумовлений опосередкованим або безпосереднім впливом інфекційних, паразитарних, протозойних факторів, які можуть бути доповнені хімічним та фізичним впливом.
По данним ВОЗ за 1982-1996 рр., Стабільне ураження серцевої мушки при зараженні вірусами Коксаки групи А розвинулося в 3% випадків, при грипі А - у 1,4% випадків, при гриппі В - у 1,2%, при парагриппе - в 1,7% і при аденовірусних інфекціях - у 1% випадків.
У діагностиці захворювань важливе значення мають клініко-інструментальні ознаки, які в основному пов'язані з пневмоніальним ураженням серця. Також досить часто міокардіт визначається у ВІЛ-інфікованих, при хламидії, токсоплазмозе і клівшовому борреліозе. У редких випадках розвивається аутоіммунный міокардіт, хоча ймовірність появи МК значно вище при таких патологіях, як ревматоїдний артрит (до 25%), системна склеродермія (до 40%), системна червона волчанка (до 15%).
Відео: Міокардит. Як НЕ пустіті застуду в серце
Класифікація
Існує кілька класифікацій МК, найвідоміші з яких відносяться до Міжнародної класифікації хвороб 10 перегляду та Клінічної класифікації від 2007 року. З їх допомогою встановлюються точні діагнози, згідно з якими в подальшому підбирається потрібна тактика лікування.
Міжнародна класифікація хвороб (МКБ-10) включає наступні форми міокардиту:
- Гострий ревматичний МК I01.2
- Ревматичний МК I09.0
- Гострий МК I40
- Інфекційний МК I40.0
- Інші види гострого МК I40.8
- Гострий МК неуточнений I40.9
- МК при хворобах з інших рубрик I41
- МК при бактеріальних хворобах з інших рубрик I41.0
- МК при вірусних хворобах з інших рубрик I41.1
- МК при інфекційних і паразитарних хворобах з інших рубрик 141.2
- МК при інших хворобах з інших рубрик 141.8
- МК неуточнений I51 4
Клінічна класифікація міокардитів за 2007 рік розроблена Палеева Н.Р., Палеева Ф.Р., Гуревичем М.А:
- За етіологічним фактором: інфекційні та інфекційно-алергічні, імунологічні та токсико-алергічні.
- За патогенетичної фазі розвитку: інфекційно-токсичні, імуно-алергічні, дистрофічні, міокардіосклеротіческіе.
- За морфологічної характеристиці: альтеративні і ексудативно-проліферативні, які в свою чергу можуть бути дистрофічними, запально-інфільтративними, васкулярними і змішаними.
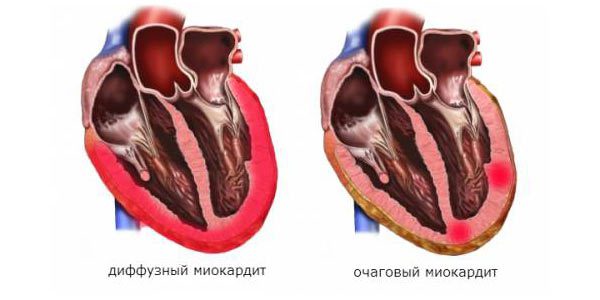
- За поширеністю: дифузні і вогнищеві.
- За клінічним перебігом: малосимптомні, Псевдокоронарний, Псевдоклапанний, тромбоемболічні, аритмические, декомпенсовані, змішані.
- За перебігом: доброякісні, гострі, рецидивуючі, з наростаючою дилатацією серцевих порожнин і хронічні.
У формуванні діагнозу за МКХ-10, як правило, вказується "гострий міокардит" з уточненням етіологічного фактора впливу. Також має бути зазначено мікробіологічне підтвердження остаточного висновку. Клінічна класифікація частіше використовується з терміном "хронічний міокардит", який дозволений до використання експертним комітетом ВООЗ в 1997 р
Причини
Протягом останніх 10 років інфекційні фактори впливу вивчалися ретельно. Були визначені різні збудники, що провокують розвиток міокардиту, починаючи вірусами, бактеріями, найпростішими і закінчуючи грибками, рикетсіями.
Серед численної кількості збудників міокардит найчастіше викликають віруси. Підтвердженням вірусної етіології МК служать такі аргументи:
- У період вірусних пандемій та епідемій різко зростає кількість МК.
- У ході обстеження хворих на МК визначаються віруси в випорожненнях, на слизовій носоглотки, також через кілька тижнів від початку розвитку гострого МК в крові визначаються противірусні антитіла.
- У міокарді, який був схильний до запальних захворювань, визначаються вірусні агенти.
В процесі розвитку міокардиту нерідко виділяють кілька факторів розвитку. При цьому один з них сприяє активізації іншого. Додатково існують фактори ризику, які підвищують вірогідність виникнення захворювання так би кажучи "з нуля".
Фактори розвитку
Міокардит виникає внаслідок впливу на серцевий м'яз інфекційних агентів, які через впровадження в кардіоміоцити мають прямий цитолитическое дію. Одні збудники здійснюють міокардіальну інвазію (бактерії, токсоплазми), яка може тривати від декількох днів до двох-трьох тижнів. Інші виділяють токсини (системні інфекції за типом дифтерії і скарлатини), які ушкоджують кардіоміоцити і інші клітини. Також при системних иммунопатологических реакціях можуть відбуватися неспецифічні ушкодження клітин.
При деяких захворюваннях, пов'язаних з лікарським впливом, зміною складу сироватки, аутоімунним пошкодженням сполучної тканини формується реакція антиген-антитіло, через що серце виконує роль органу-мішені великої аутоімунної реакції. Серцевий м'яз починають атакувати складові одиниці гуморального і клітинного імунітету, в результаті в міокарді проходить запальний процес з усіма витікаючими наслідками.
Деякі віруси по типу ентеровірусу Коксакі В здатні запустити імунну реакцію в організмі, оскільки вони дуже схожі на клітинну мембрану кардіоміоцитів. Тому вірус нерідко припиняє своє існування в організмі, тоді як на органи-мішені продовжує формуватися аутоиммунная реакція.
Запальний процес, який торкнувся міокарда, викликає важкі структурні зміни. В першу чергу формується запальний інфільтрат, до складу якого входять лімфоцити, макрофаги, еозинофіли, нейтрофіли. Далі мікроциркуляторного русла починає переповнюватися кров'ю, через що спрацьовує захисна реакція у вигляді спазму артеріол. При подальшому розвитку патологічного процесу капіляри і вени піддаються парезу, в судинах припиняється рух еритроцитів, відкладається фібрин і виникають мікротромби. Якщо хвороба призводить кардіоміоцити до некрозу, тоді на їх місці розростається фіброзна тканина.
Своєрідним маркером раніше розвиненого міокардиту є міокардичний кардіосклероз. Він може бути дифузним і вогнищевим. Якщо разом з ним визначається запальна інфільтрація і дистрофія кардіоміоцитів, тоді говорять про хронічному міокардиті.
Фактори ризику
Основні причини миокардитов можуть бути розділені на три великі групи:
- Інфекційні та інфекційно-токсичні - містять багато різних збудників з групи вірусів (Коксакі, цито-, арбо-, аденовірусів, грипу, краснухи, кору, вітряної віспи, інфекційного мононуклеозу, гепатиту В і С, поліомієліту, СНІДу), бактерій (стрептококи, менингококки, стафілококи, гонококи, сальмонели), спірохет (сифіліс, поворотний тиф, хвороба Лайма, лептоспіроз), грибів (аспергільоз, кандидоз, кокцидіомікоз, актиномікоз), найпростіших (трипаносомоз, токсоплазмоз, шистосоматоз), паразитів (трихінельоз), рикетсії (висипний тиф, лихоманить ка Ку).
- Імунологічні (алергічні) - МК розвивається через фізичних і хімічних факторів впливу на кшталт опіків, пересадки органів, системних захворювань сполучної тканини, застосування деяких лікарських засобів, виникнення імунопатологічних реакцій.
- Токсико-алергічні - на кардіоміоцити негативний вплив робить алкоголь, наркотичні речовини, уремія, тиреотоксикоз.
Відео: Міокардит як наслідок алергії
Трохи статистики по зв'язку миокардитов з різними інфекційно-токсичними факторами впливу:
- У 50-60% випадків хворі на дифтерію гинуть від кардіальних ускладнень.
- До 5% хворих хворіють міокардитом при епідемії грипу.
- Хронічні інфекційні захворювання також можуть ускладнюватися запальним захворюванням серця і подібне виявляється в середньому у 20% хворих.
- Середній вік хворих на міокардит становить 30-40 років.
- Міокардит відомий медицині більше 200 років, але до сьогодні не вирішено питання, пов'язані з етіологією, розвитком хвороби, специфічним лікуванням тощо.
Види
У клінічній практиці розрізняють етіологічні варіанти міокардитів, які між собою відрізняються характерними ознаками, плином, прогностичним значенням. Залежно від збудливого чинника застосовується відповідна тактика лікування. Варто розглянути найбільш поширені етіологічні види миокардитов.
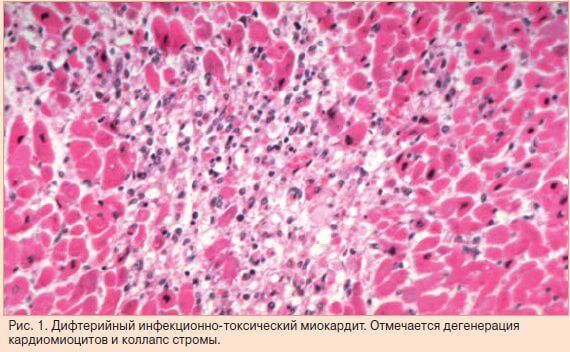
Дифтерійний міокардит
Основне захворювання ускладнюється МК в 8% випадків. Якщо перебіг хвороби важкий, тоді ризик розвитку міокардиту досягає 50%. Це пов'язано з тим, що дифтерійний токсин має високу ступінь кардиотоксичности, через що клітини серця швидко гинуть і стають для організму чужорідними агентами, на які виробляється імунна реакція.
Клініка. Перебіг - важке, досить сильно виражені симптоми серцевої недостатності (задишка, біль у серці, набряки). Можуть виникати аритмії і серцеві блокади. Перші ознаки міокардиту на тлі дифтерії часто з'являються на 8-10 день від початку захворювання, більш сприятливий перебіг хвороби спостерігається при розвитку МК на третьому-четвертому тижні хвороби.
Cальмонельозний міокардит
Часто супроводжує важко протікає сальмонельоз. В основному проявляється у дітей, при цьому підвищує ризик летального результату. Сальмонеллезная інфекція може сприяти утворенню абсцесів в міокарді, в результаті чого розвивається фатальна тампонада (зупинка) серця.
Клініка. Симптоми розвиваються по висхідній. Спочатку можуть виникати болі в області серця і стомлюваність, але поступово проявляються ознаки вираженої серцевої недостатності, яка у важких випадках ускладнюється тромбоемболією судин. Все ж в більшості випадків клініка МК при сальмонельозі не сильно виражена, що підтверджують неспецифічні зміни на ЕКГ.
Септичний міокардит
Сучасне використання високоактивних антибіотиків дозволило зменшити кількість МК, що виникають на тлі сепсису, до 4% від загальної чисельності миокардитов. При септичному МК найчастіше визначається синьогнійна паличка, стафілококи, кишкова паличка і інша патогенна флора.
Клініка. Сепсис сам по собі характеризується вираженою і тяжкою клінікою, до якої, в разі приєднання міокардиту, додається пароксизмальнатахікардія або миготлива аритмія. У хворого може бути тахікардія, яка не відповідає температурі тіла, яка зазвичай при сепсисі підвищена. При подальшому перебігу патологічного процесу розвивається серцева недостатність.

Вірусний міокардит
Найчастіше діагностується серед різних етіологічних форм міокардиту, що пов'язано з високою кардиотропного вірусу Коксакі В. Хвороба може розвиватися в будь-якому віці, але є дані по збільшенню частоти поширення патології після 50 років, причому чоловіки їй більш схильні. У жінок підвищується ризик захворіти вірусним міокардитом під час вагітності або після пологів. У разі наявності у вагітної МК є ймовірність мертвонародження або розвитку міокардиту як у плода, так і в перші 8 місяців після народження.
Клініка. Разом з характерними симптомами міокардиту у хворого може визначатися висока температура і гастроентеритний синдром, коли з'являється нудота, блювота, біль біля пупка і в верхній частині живота. Додатково може діагностуватися запалення яєчок, збільшення селезінки і лімфатичних вузлів. Помічено зв'язок вираженості клінічної картини вірусного МК з вікових груп хворих. У 17-20 років визначається більш яскрава клініка, з частими проявами плевриту або перикардиту, але при цьому все закінчується одужанням. Після 40 років клініка менш виражена, можуть бути кардіальні болю, прийняті за напади ІХС. Також іноді виникає задишка і серцебиття.
Діагностика
У визначенні міокардиту важливе значення мають клінічні ознаки. Вони можуть бути більш-менш специфічними, часто пов'язаними з раніше перенесеними інфекційними або алергічними захворюваннями. Також мають значення такі симптоми, які можуть наштовхнути на думку про міокардиті:
- Кардіалгії - характерна ознака для МК. Біль в області серця може бути колючої, гнітючої, ниючий. Вона не купіруєтьсянітрогліцерином і її тривалість практично постійна, на відміну від ІХС.
- Лихоманка - часто виникає при МК, але цей симптом не є характерним.
- Розлад центральної і вегетативної нервової системи, що виявляється у вигляді втоми, слабкості, посиленою пітливості, головного болю.
- Ознаки порушення з боку дихальної системи у вигляді осиплості голосу, утрудненого дихання, нежитю, кашлю.
- Зміна роботи органів травлення по типу нудоти, блювоти, болю в животі також може вказувати на міокардит.
- Болі в м'язах і суглобах нерідко вказують на запалення міокарда.
Після збору скарг лікар обов'язково проводить фізикальне обстеження, в ході якого можуть бути виявлені ознаки правошлуночкової і левожелудочковойнедостатності. Далі виконується пальпація і перкусія серця, аускультація серцевої діяльності, але більше інформації можна отримати за допомогою інструментальних та лабораторних методів дослідження.
Лабораторна діагностика дозволяє визначити маркери пошкодження та руйнування кардіоміоцитів. Зокрема, при некрозі збільшується ЛДГ, креатинкиназа і серцевий тропонін. Для виявлення етіологічної причини проводиться пошук збудника. З цією метою досліджується кров, сеча, проводяться необхідні серологічні реакції, призначенням яких займається лікар.
Електрокардіографія проводиться в обов'язковому порядку, оскільки це допомагає визначити зміни в міокарді майже у 90% хворих. Подібні ЕКГ-ознаки не є специфічними, але з їх допомогою можна з'ясувати локалізацію запального вогнища. Найбільш часті ЕКГ-ознаки міокардиту:
- зміна зубця Т (зустрічальність складає 70%);
- зміна сегмента ST (зустрічальність - 50%);
- екстрасистолія шлуночкової і надшлуночкової локалізації (зустрічальність - 45%).
Відео: ЕКГ при міокардиті, перикардиті і ТЕЛА
Для оцінки стану шлуночків серця проводиться ехокардіографія . Обов'язково визначається систолическая і діастолічна функція серця. Скорочення міокарда буде помітно порушена при тяжкому перебігу міокардиту, тоді як безсимптомний і малосимптомном МК на УЗ-пристрої практично не визначається.
З метою підтвердження кардиомегалии призначається рентгенографія . Також це дослідження дозволяє підтвердити наявність недостатності лівого шлуночка, особливо в разі визначення відповідної симптоматики.
Залежно від клінічної картини можуть використовуватися інші інструментальні методи у вигляді сцинтиграфії, магнітно-резонансної томографії, ультразвукової денситометрії міокарда, ендоміокардіальної біопсії.
Ускладнення
Безсимптомний і малосимптомном міокардит може добре піддаватися лікуванню, в результаті чого захворювання практично повністю виліковується.
Гострий міокардит важкого перебігу нерідко ускладнюється аритміями і серцевою недостатністю. Якщо захворювання не лікування або терапія проводилася не в повній мірі, тоді підвищується ризик раптової смерті хворого.
Хронічний міокардит в процесі свого розвитку найчастіше ускладнюється склеротичних ураженням серця. Через це згодом може бути діагностований міокардичний кардіосклероз.
Лікування
Залежить від стадії розвитку міокардиту і етіологічної причини. Існує певна схема лікування хворих міокардитом:
- У Першу Черга прізначаються етіотропні препарати, підбіраються групи антібактеріальніх ЗАСОБІВ або протівірусніх.
- Протізапальні препарати потрібні для зняття набряку тканини, Поліпшення місцевого кровопостачання.
- Антігістамінні засоби - дозволяють Зменшити степень вираженості імунної Реакції.
- антикоагулянти - обов'язково прізначаються хвороби у віці после 50 років через підвіщеній ризики розвитку тромбоемболії.
Залежних від показань могут використовуват діуретікі, бета-адреноблокатори, інгібіторі АПФ. Останні две групи показані при наявності у хворого арітмії.
Закінчення етіотропної терапії не означає зупинку лікування. Найчастіше воно триває за рахунок призначених антиоксидантів і виконання вакцинопрофілактики.
Перші результати лікування міокардиту оцінюються після закінчення півроку, для чого проводиться ряд досліджень, що дозволяє визначити зміни в концентрації кардіоселективних ферментів і аутоімунної реакції. Важливе значення має повторне кардіомоніторірованіе за допомогою ЕКГ і УЗД серця.
Лікування хворих міокардитом найчастіше стаціонарне, після чого при необхідності приймається постанова про профпридатність хворого.
Чи може міокардит рецидивировать? Так, і при появі симптомів захворювання проводиться повторне лікування етіотропними препаратами разом з метаболічними засобами.
Профілактика
В першу чергу представлена специфічної вакцинопрофилактикой. Також важливо попередити розвиток повторного міокардиту, для чого має бути виконано етіологічне, метаболічну та інші види лікування в повній мірі.
Під час терапії міокардиту важливо дотримуватися суворого постільного режиму, що також вважається профілактикою рецидиву захворювання.
Важливі заходи по профілактиці міокардиту:
- Санація хронічних вогнищ інфекції.
- Не варто тісно спілкуватися з хворими вірусними і бактеріальними захворюваннями.
- При появі перших симптомів хвороби серця потрібно невідкладно звернутися до кардіолога.
Прогноз
Повне одужання прогнозується в тому випадку, коли у хворого визначається бессимптомная або клінічно виражена форма міокардиту. Важкий перебіг хвороби може ускладнюватися, тому в таких випадках прогноз гірше: повністю одужати вдається 50% хворим, тоді як у інших визначається дилатаційна кардіоміопатія.
З міокардитом можуть бути пов'язані такі ризики:
- Раптова смерть нерідко настає при розвитку аритмії на тлі міокардиту.
- Швидке прогресування міокардиту часто призводить до серцевої недостатності і, в результаті, до смерті.
- При гігантоклітинному міокардит Абрамова - Фідлера дається найбільш несприятливий прогноз.
При розвитку лимфоцитарного або гігантоклітинної міокардиту в більшості випадків проводять пересадку серця. В іншому випадку лише 11% хворих подібним захворюванням вдається прожити 4 роки і більше.
