Класифікація вроджених вад серця
Автор Ольга Кияница
2018-12-02
Вроджені вади серця (ВПС) - це дефекти серцевих структур, які були утворені в період внутрішньоутробного розвитку плода. Існує дуже багато видів цих аномалій, тому створені різні класифікації, що допомагають згрупувати ВПС за окремими ознаками.
Найбільш відома класифікація - міжнародна класифікація хвороб 10-го перегляду (МКБ-10). У ній міститься 51 код, що відноситься до вроджених вад серця і прилеглим до нього судин.
ВПС можуть впливати на приплив крові до легким і тілу. Сполучення дефектів можуть створювати складні патологічні стани, нерідко становлять загрозу для життя хворого. Всі вони вимагають ретельної діагностики та лікування, найчастіше за допомогою хірургічного втручання.
Відео: .Елена Малишева. Тетрада Фалло - вроджений порок серця
Класифікація АКА (AHA) вроджених поков серця
За даними Американської кардіологічної асоціації (АКА) існує три групи вроджених вад серця. це:
- септальних дефекти
- обструктивні дефекти
- сині дефекти
Септальних дефекти
Перегородка (на лат. Septum) - це проміжна стінка серця, що розділяє його на праву і ліву сторони. У нормальному стані між цими половинами після народження немає повідомлення.
Типи дефектів перегородки
Іноді немовлята народжуються з аномальним отвором в перегородці. Воно може знаходитися між верхніми серцевими камерами (передсердями) або нижніми серцевими камерами (желудочками). Якщо є отвір між передсердями, тоді говорять про дефекті міжпередсердної перегородки, або ДМПП. Якщо аномалія розташована між шлуночками, тоді ставлять діагноз дефект міжшлуночкової перегородки, або ДМЖП.
Основна класифікація септальних вад:
- дефект міжпередсердної перегородки (ДМПП);
- дефект міжшлуночкової перегородки (ДМШП).
Лікування дефектів перегородки
Більшість аномалій міжпередсердної перегородок не вимагають будь-якої хірургічної корекції. При наявності показань до оперативного лікування, лікарі зазвичай вважають за краще проводити його в більш старшому віці, а не в період новонародженості.
Лікування може полягати в продовженні спостереження за спонтанним закриттям дефекту і / або в прийомі відповідних ліків. Наприклад, найбільш часто використовуються дігоксин і лазикс. Дигоксин допомагає серцю битися сильніше, а лазикс сприяє виведенню з організму зайвої рідини.
Дефект міжпередсердної перегородки становить приблизно 5-10% всіх вроджених вад серця. Оскільки це захворювання важко отличимо від інших ВПС, діагностика часто буває неточною.
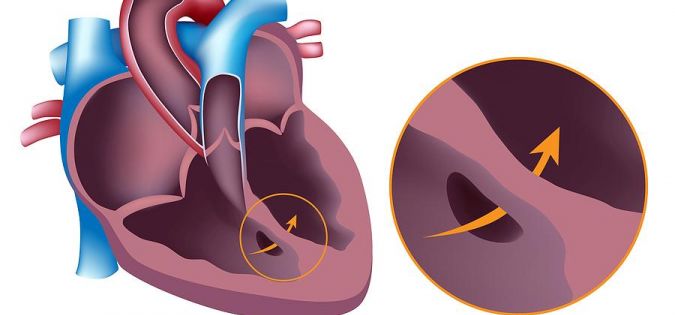
При ДМПП є отвір в перегородці між правим і лівим передсердям. У нормальному стані з правого боку знаходиться венозна кров, позбавлена кисню, а з лівого - артеріальна кров, багата киснем.
ДМПП розрізняються між собою розмірами. При всіх формах ДМПП кисневмісна кров з лівого боку серця змішується з кров'ю з правої сторони, яка направляється в легені, щоб збагатитися киснем. Це призводить до дуже неефективну роботу серця: занадто багато крові направляється в праве передсердя, а звідти - в легені. В результаті патологія може викликати деякі серйозні побічні ефекти, особливо якщо не проходити лікування.
Хірургічне лікування полягає в створенні спеціальних латок (при великих дефектах) або установки окклюдером (заглушки). Післяопераційний перебування в лікарні залежить від типу ДМПП (на сьогодні виділяють 3 основних типи ДМПП), яке може варіюватися від 4 днів до 2 тижнів.

Поетапна установка окклюдером.
Дефект міжшлуночкової перегородки є найбільш поширеним ВПС. На його частку припадає від 20% до 25% від усіх вроджених вад серця і розладів.
При ДМЖП є отвір в перегородці, розташованої між двома нижніми камерами серця - желудочками. Як і у випадку з передсердями, в нормальному стані в правому шлуночку знаходиться венозна кров, позбавлена кисню, а в лівому - артеріальна кисневмісна кров. Ці дефекти можуть сильно відрізнятися за розміром, але всі вони призводять до змішування кислородосодержащей крові з лівого шлуночка з кров'ю, позбавленої кисню, з правого шлуночка.
Більшості дітей з ВПС намагаються не проводити хірургічні операції протягом новонародженого періоду. Замість цього лікарі ведуть спостереження. Однак в деяких випадках серце може бути занадто перевантажене, тому що надмірна кількість крові перекачується в легені з правого шлуночка. Це призводить до дуже неефективну роботу органу: кров, яка вже була насичена киснем в легенях, повертається знову в легені. Коли це відбувається протягом тривалого періоду часу, серце може збільшитися в розмірах. Через подібних порушень деякі діти можуть не розвиватися нормально, особливо якщо ДМШП має великі розміри.
Хірургічна корекція проводиться з метою усунення звітує отвори, для чого виконується його ушивання.Післяопераційний перебування в лікарні становить 5-7 днів.

Накладення латки в області ДМШП
Обструктивні пороки серця
При обструктивному розладі кровотік обмежений або повністю блокований. Це порушення може визначатися в будь-якому з чотирьох клапанів серця. Блокада (атрезія) або звуження (стеноз) можуть виникати в судинах, по яких кров повертається до серця (по венах), або в судинах, відвідних кров із серця (по артеріях).
Основна класифікація обструктивних вад:
- аортальнийстеноз;
- стеноз легеневої артерії;
- коарктация аорти.
Аортальний стеноз становить приблизно 5% від усіх ВПС. Аортальний стеноз є звуження аортального клапана.
Аорта - це велика артерія, по якій поставляється кисневмісна кров до всіх органів і тканин. Аортальний клапан знаходиться в лівому шлуночку і діє на вході в аорту.
Залежно від тяжкості стенозу при народженні у дитини можуть з'являтися симптоми, в основному пов'язані зі зменшенням кровотоку і зниженням оксигенації організму. Коли дефект закривається, симптоми зазвичай стають більш гострими.
Іноді чрескожная балонна вальвулопластика (відкриття клапана) може дозволити ефективно усунути стеноз. Ця процедура заснована на використанні спеціального катетера, оснащеного балоном в здутому стані, який по судинах підводиться до аортальному клапану. У потрібний момент хірург надуває балон, що дозволяє розтягнути клапан і розширити отвір. Хірургічна реконструкція дозволяє зменшити перешкоду для кровотоку через аортальний клапан. Післяопераційний перебування в лікарні становить від 7 до 10 днів.
Стеноз легеневої артерії становить приблизно 5-8% всіх ВПС. Легеневий стеноз є звуження легеневого клапана, який розташований на вході в легеневу артерію.
Легенева артерія - це магістральний посудину, за яким кров переноситься з правого шлуночка в легені.Легеневий клапан знаходиться в правому шлуночку і регулює потік крові через легеневу артерію.
Через звуження клапана правий шлуночок повинен ретельно працювати, щоб проштовхнути кров через звужений отвір. Якщо тиск в правому шлуночку надмірно збільшується, в найкоротші терміни проводиться хірургічне лікування.
У деяких випадках клапан може бути розтягнутий за допомогою балонної вальвулопластика. Ця процедура проводиться за участю спеціального катетера, оснащеного балоном, який підводиться до легеневого клапану.Балон надувається, в результаті чого розширюється клапанне отвір.
Іноді проводиться хірургічна реконструкція клапана, в ході якої усувається ВПС. Ця операція найчастіше виконується з використанням апарату штучного кровообігу. Післяопераційний перебування в лікарні становить 5-7 днів.
Коарктация аорти становить близько 8% всіх ВПС. Коарктация аорти - звуження будь-якої частини аорти.
Аорта - це велика артерія, яка постачає кров всьому тілу. Лівий шлуночок нагнітає кров через аортальний клапан в аорту, по якій кров в кінцевому підсумку надходить до всіх органів і тканин.
У деяких немовлят відсутні симптоми хвороби при народженні, але протягом першого тижня життя вони можуть з'явитися.
Хірургічне втручання проводиться з метою відкриття звуженої області аорти, що дозволяє забезпечити нормальний кровотік по всьому організму. Ця оперативна маніпуляція проводиться за допомогою апарату штучного кровообігу. Післяопераційний перебування в лікарні становить від 4 до 7 днів.
Сині пороки
При цьому виді ВПС ціаноз є основним симптомом, тому що циркулює кров нормально не насититься киснем.
Ціаноз - синювате знебарвлення шкіри через більш низького рівня кисню в циркулюючої крові.
Багато дітей з синіми пороками серця оцінюються при народженні як здорові, тому що кровообіг здійснюється по такому ж шляху, що і у плода. Цей канал циркуляції забезпечує адекватну зв'язок кислородосодержащей крові з неоксігенной кров'ю, що дозволяє підтримувати перфузію організму на належному рівні. Але через 2-7 днів, як тільки ці структури плода починають закриватися, у немовляти починають проявлятися серйозні порушення, які вимагають негайного оперативного втручання.
До синім порокам відноситься:
- тетрада Фалло;
- транспозиція магістральних судин;
- атрезія трикуспідального клапана;
- атрезія легеневого клапана;
- truncus arteriosus;
- тотальний аномальний дренаж легеневих вен;
- синдром гіпоплазії лівих відділів серця.
Тетрада Фалло становить приблизно 10% від усіх ВПС. Патологія складається з чотирьох дефектів.
- Першим дефектом є звуження легеневого клапана. Через це звуження, менше крові закачується з правого шлуночка в легені. Виділяють різну тяжкість звуження.
- Другий компонент - великий порок, який являє собою отвір між шлуночками. В результаті велика кількість неоксігенірованной крові з правого шлуночка проходить в лівий шлуночок без попадання в легені. Тіло забезпечується кров'ю, збідненого киснем.
- Третім складовим є збільшення мускулатури (гіпертрофія) правого шлуночка в порівнянні з лівим через велике навантаження, пов'язаної з виштовхуванням крові через звужений легеневої клапан.
- Останній, четвертий, дефект - зміщення аорти, яка розташована безпосередньо над пороком. Через це розміщення кров з правого шлуночка, позбавлена кисню, швидше потрапляє в аорту і далі до всіх органів.
Часто для поліпшення легеневого кровотоку спочатку виконується паліативна хірургічна процедура, яка називається анастомозом БТ. Пізніше хірурги проводять корекційну операцію або повний ремонт дефекту, що дозволяє викроїти час для розвитку лівих і правих артерій. При кожній хірургічної процедури використовується апарат штучного кровообігу. Післяопераційний перебування в лікарні в середньому становить від 1 до 2 тижнів.

Транспозиція магістральних судин - становить приблизно 5% від усіх ВПС. У нормі, права сторона серця перекачує безкисневому кров, направляючи її в легені через легеневу артерію. У ліву частину серця надходить кров з легких, яка потім виштовхується через аорту і поширюється по всьому організму.
При транспозиції магістральних судин аорта з'єднується з правим шлуночком (а не лівим), тому замість того, щоб правий шлуночок перекачував кров в легені, він направляє її назад в організм. Легенева артерія також з'єднується ні з правим шлуночком, а з лівим шлуночком, в який надходить кров з легких і потім назад направляється в легені. В результаті діє два, позбавлених зв'язку, кола кровообігу. По одному рециркулює неоксигенована кров з тіла в тіло; а по іншому - кисневмісна кров з легких в легені.
Дітям з транспозицією магістральних судин необхідно, щоб спочатку овальний отвір залишалося відкритим для змішування кислородсодержащей позбавленої кисню. Коригувальна хірургія проводиться при використанні апарату штучного кровообігу в новонародженого періоді після того, як дитині дали пару днів, щоб він зміг пристосуватися до життя поза маткою.
Хірургічна операція спрямована на відновлення нормального положення артерій. Післяопераційний перебування в лікарні становить від 1 до 2 тижнів.
Атрезія трикуспідального клапана: Між правим передсердям і правим шлуночком розташовується трикуспідального клапан. При атрезії трикуспідального клапана праве передсердя не здатна пропускати кров в правий шлуночок в достатній кількості, тому що порушена структура стулок клапана. Оскільки правий шлуночок нормально не працює, він стає меншим за розміром і недостатньо розвиненим.
У деяких випадках цей дефект може бути представлений лише одним шлуночком, тобто замість лівого і правого шлуночків визначається тільки одна велика нижня камера. Виживання немовляти з трикуспидальной атрезією залежить від зв'язку між правим і лівим передсердями, а саме наявності дефекту міжпередсердної перегородки, а також дефекту міжшлуночкової перегородки, якщо є два шлуночка.
Вибір хірургічного втручання залежить від серцевих порушень. Реконструкція зазвичай складна і виконується поетапно. Спочатку проводиться хірургічна процедура, яка називається анастомозом БТ, яка спрямована на збільшення легеневого кровотоку. Післяопераційний перебування в лікарні для початкової процедури становить 5-7 днів.
Атрезія легеневого клапана становить менше 1% від всіх ВПС. Легеневий клапан знаходиться на виході з правого шлуночка в легеневу артерію, по якій кров транспортується з правого шлуночка в легені.
Якщо є дефект міжшлуночкової перегородки, пов'язаний з цим пороком, він зазвичай вважається частиною тетради Фалло. Однак, якщо це блокування пов'язана з неушкодженою шлуночкової перегородкою, її можуть визначати як гипопластический правий шлуночок. В цьому випадку правий шлуночок і тристулковий клапан погано розвинені. При народженні діти з такими вадами залежать від схеми кровообігу, що залишилася після внутрішньоутробного розвитку, тобто овального отвору і боталової протоки.
Дітям з атрезією легеневого клапана і дефектом міжшлуночкової перегородки найчастіше показана установка анастомозу БТ. Дитина без ДМЖП потребує більш складної хірургічної реконструкції, яка полягає в поетапному плануванні оперативного втручання з урахуванням анатомічних особливостей дитини. Післяопераційний перебування в лікарні становить від 1 до 2 тижнів при встановленні анастомозу БТ.
Truncus arteriosus (або загальний артеріальний стовбур) становить менше 1% всіх ВПС. Ця аномалія об'єднує аорту і легеневу артерію в один великий артеріальна судина, замість двох. Це утворення зазвичай розташоване над великим ДМЖП. Як правило, клапанні аномалії пов'язані з цим комбінованим посудиною.
В результаті це поєднання аорти і легеневої артерії стає причиною перетікання крові зліва направо, що викликає застійну серцеву недостатність. При цьому серце працює більш інтенсивно, ніж зазвичай, щоб наситити тіло киснем.
Хірургічне втручання щодо усунення пороку широко і вимагає використання апарату штучного кровообігу. Ця реконструкція зазвичай виконується за кілька етапів. Післяопераційний перебування в лікарні становить 10-14 днів.
Тотальний аномальний дренаж легеневих вен (ТАДЛВ) становить приблизно 1% від усіх ВПС. З цим дефектом легеневі вени, які зазвичай приносять кров в ліве передсердя з легких, не пов'язані з ним. Замість цього частина з них або всі легеневі вени аномально розташовані і доставляють кров в праве передсердя.
Немовлята з цим захворюванням залежать від того кровообіг плода, яке протягом деякого часу залишається недоторканим. Кров, що проходить через овальний отвір, заповнює ліве передсердя. Багата киснем кров з легеневих вен змішується з позбавленої кисню кров'ю, зазвичай знаходиться в правому передсерді. В результаті потрапляє в ліве передсердя, звідки надходить в лівий шлуночок і потім по аорті поставляється до всіх органів.
Змішана кров, яка надходить через аорту до всіх частин тіла, зазвичай містить низьку кількість кисні, тому у хворих може визначатися синюшність шкірних покривів.
Хірургічне втручання проводиться протягом кількох днів, при цьому використовується апарат штучного кровообігу. Післяопераційний перебування в лікарні становить від 10 до 21 дня.

Синдром гіпоплазії лівих відділів серця (СГЛОС) становить від 1% до 2% від усіх ВПС. При цьому синдромі ліва сторона серця має менші розміри, ніж зазвичай. У патологічне порушення може включатися:
- Лівий шлуночок.
- Мітральний і аортальний клапан.
- Аорта.
Немовлята з цим розладом залежать від циркуляції плода, яка якийсь час ще діє після пологів. Для того, щоб кисневмісна кров досягла тіла, правий шлуночок перекачує кров в легеневу артерію. Частина цієї крові проходить через відкритий артеріальна протока в аорту і в кінцевому підсумку поширюється по всьому тілу. Якщо дитина з цим дефектів не буде своєчасно прооперований, тоді дуже висока ймовірність смерті.
При СГЛОС проводиться таке хірургічне втручання, як палліація. Лівий шлуночок є основною м'язом серця, і якщо він не розвинувся у плода, він не може бути розвинений після народження. Палліація спрямована на використання правого шлуночка, який повинен буде виступати в якості основної м'язи серця. Це складне хірургічне втручання, яке проводиться поетапно.
Перша операція зазвичай виконується незабаром після народження під прикриттям пристрої штучного кровообігу. Потім хворий перебуває вдома під наглядом в очікуванні наступної операції. Друге втручання проводиться приблизно у віці від 3 до 4 місяців. Остаточна запланована хірургічна операція припадає приблизно на 2 роки. Післяопераційний перебування в лікарні становить 5-7 днів для першої операції.
Відео: Овальний вікно і артеріальна протока
Класифікація вроджених вад серця у дорослих
Вроджене захворювання серця є найбільш поширеним вродженим дефектом в Сполучених Штатах. В середньому ВПС визначаються у одного з 120 народжених немовлят. За останні 60 років відбулися зміни в хірургічних і медичних способах лікування, які дозволяють сьогодні більше 90% хворих дітей перейти у доросле життя.
Вроджені вади серця у дорослих на сьогодні згруповані за такими категоріями:
- ВПС, корекція яких потребує перегляду.
- Новопрізнанние ВПС або які не лікувалися в дитинстві.
- ВПС, ускладнені новими порушеннями ритму і / або з необхідністю встановлення кардіостимулятора.
- ВПС при проблемній вагітності.
- ВПС у хворих з проблемами в фізичної активності та навчанні.
- ВПС у хворих, що мають інші серцево-судинні або пов'язані з віком проблеми зі здоров'ям.
Унікально широкий спектр серцевих дефектів впливає на складну популяцію пацієнтів, які можуть бути класифіковані за різного ступеня тяжкості і прогнозу. Американська колегія кардіологічної цільової групи 1 (American College of Cardiology Task Force 1) 32-й конференції в Бетесді розробила класифікаційну схему для розподілу пацієнтів в залежності від тяжкості захворювання.
Існує три класи або категорії: прості поразки, помірні ураження і складні поразки (див. Групу 1, 2, 3 нижче) з рекомендаціями для подальшого спостереження за кожним з них.
Основною проблемою для дорослих з ВПС є поширена помилка, що корекційні операції є "цілющими". На конференції же вказується, щоб всі дорослі з вродженими вадами серця були помічені, по крайней мере, один раз в дорослому віці у відповідному лікувальному закладі по ВПС, і більшість з них має потребу в регулярному подальшої кардіологічної допомоги. Це пояснюється тим, що більшість цих пацієнтів, за винятком осіб з лігувати і розділеним артеріальним стовбуром, були схильні до ризику виникнення різних ускладнень.
У 2006 році робоча група Національного інституту серця, легенів і крові (National Heart, Lung and Blood Institute) з досліджень вроджених вад серця запропонувала створити систематичну дослідницьку мережу для дорослих з вродженими хворобами серця (Adult Congenital Heart Disease, ACHD), подібно до педіатричної кардіологічної мережі . Зокрема, було рекомендовано:
1. Використовувати інформаційно-пропагандистські програми для визначення "втраченої" популяції з ВПС.
2. Створити мережу спеціалізованих регіональних центрів для розвитку:
a. бази даних для відстеження результатів, формулювання передової практики і т. д .;
b. умов для навчання і безперервної освіти;
c. розробки та проведення багатоцентрових клінічних досліджень.
3. Розробити технології для підтримки гемодинамического і функціонального моделювання окремих пацієнтів, поліпшення розуміння серцевого статусу і планування майбутньої терапії.
4. Забезпечити консенсус щодо вимог до навчання.
5. Визначити фінансування для клінічної і дослідницької підготовки, яка необхідна, щоб надати достатню кількість лікарів для лікування пацієнтів з ВВС.
У найближчі роки основний акцент буде зроблений на створенні національної бази даних ACHD, яка стане каталізатором досліджень, заснованих на гіпотезах, для просування медичної допомоги, заснованої на доказах, для цієї групи хворих.
Група 1. Прості захворювання серця
Хворі з цієї категорії не потребують спеціального лікування, тому вони можуть проходити лікування в стандартних медичних умовах.
Первинні ВПС:
- Ізольоване вроджене ураження аортального клапана.
- Ізольоване вроджене ураження мітрального клапана (за винятком парашутного клапана).
- Ізольований дефект овального отвору або невеликий дефект міжпередсердної перегородки.
- Ізольований дефект міжшлуночкової перегородки (без пов'язаних ушкоджень).
- Слабовиражений стеноз легеневого стовбура.
Стану після оперативного втручання:
- Раніше лігувати або оклюдованого артеріальна протока.
- Відновлений дефект міжпередсердної перегородки без ускладнень.
- Відновлений дефект міжшлуночкової перегородки без ускладнень.
Група 2. Вроджені вади серця середньої тяжкості
Хворі з цієї категорії повинні періодично спостерігатися в регіональних центрах, що спеціалізуються на ВПС.
- Аорто-лівошлуночкові фістули.
- Тотальний аномальний дренаж легеневих вен (частковий або повний).
- Дефект атріовентрикулярного каналу (часткові або повний).
- Коарктация аорти.
- Аномалія Ебштейна.
- Воронкообразное звуження відтоку правого шлуночка.
- Дефект передсердної перегородки по типу ostium primum.
- Відкрита артеріальна проточний.
- Згладжування легеневого клапана (від помірного до важкого).
- Стеноз легеневого клапана (від помірного до важкого).
- Фістула або аневризма синуса аорти.
- Дефект міжпередсердної перегородки за типом sinus venosus.
- Аортальнийстеноз підклапанний або надклапанний.
- Тетрада Фалло.
- Дефект міжшлуночкової перегородки з:
a. відсутня клапана або клапанів;
b. аортальна регургітація;
c.коарктация аорти;
d. митральная хвороба;
e. обструкція відтоку правого шлуночка;
f.змінений тристулковий / мітральний клапан;
g. субаортальний стеноз.
Група 3. Вроджені вади серця високою тяжкості
Хворі з цієї категорії повинні регулярно спостерігатися у лікарів, що спеціалізуються на вроджених вадах серця у дорослому віці.
- Сині вроджені вади серця (всі форми).
- Подвійний вихід з шлуночка.
- Синдром Ейзенменгера.
- Процедура Фонтена в анамнезі.
- Атрезія мітрального клапана.
- Одиночний шлуночок.
- Атрезія легеневої артерії (всі форми).
- Легеневі судинні обструктивні захворювання.
- Транспозиція магістральних артерій за типом D.
- Транспозиція магістральних артерій за типом L.
- Атрезія трикуспідального клапана.
У цю групу також відносяться інші аномалії передсердно-шлуночкової або вентрикуло-артеріальної зв'язку, не включені вище (наприклад, хрестоподібне серце, ізомерізм, гетеротаксіческій синдром).
Висновок
Існує багато класифікацій вроджених вад серця, але частіше за все використовуються ті, які дозволяють визначити тяжкість патологічного процесу. На підставі проведеного аналізу в подальшому вибирається тактика лікування хворого. У ряді випадків, як при синіх пороках, потрібно невідкладне оперативне втручання, здатне врятувати життя новонародженій.
Відео: Вроджені вади серця у дітей
Схожі статті

Існують серцево-судинні захворювання здатні привести до стійкої втрати працездатності. Для запобігання подібного ускладнення повинно проводиться своєчасне лікування. Тому при виявленні набутих вад серця не варто зволікати з виконанням лікарських рекомендацій.
Під час внутрішньоутробного розвитку плода під дією певних чинників може порушуватися нормальне формування серцево-судинної системи. В результаті цього утворюються вроджені вади розвитку, які можуть бути сумісними і несумісними з життям. Розвиток патології часто пов'язують з неправильним способом життя матері під час вагітності, хоча в деяких випадках велику роль відіграє спадковість.

Один з 120 немовлят народжується з пороком серця. Деякі з них важкі, але в більшості випадків небезпеки вони не представляють. Дефекти можуть включати аномальні освіти стінок або клапанів серця, а також кровоносних судин, які підходять або відходять від серця.
