Синдром Вольфа-Паркинсона-Уайта
Автор Ольга Кияница
2018-03-23
Синдром Вольфа-Паркинсона-Уайта (ВПУ-синдро) - врожденное состояние, связанное с аномальной проводимостью сердечной мышцы между предсердиями и желудочками, которая обеспечивает дополнительный путь для реентерабельной схемы тахикардии в сочетании с суправентрикулярной тахикардией (СВТ)
В 1930 году Вольф, Паркинсон и Уайт впервые описали молодых пациентов, которые испытывали пароксизмы тахикардии и имели характерные аномалии при электрокардиографии (ЭКГ). [1 - Louis Wolff, Boston, USA, John Parkinson, London, England, Paul D. White, Boston, USA. Bundle-branch block with short P-R interval in healthy young people prone to paroxysmal tachycardia. August 1930. Volume 5, Issue 6, Pages 685–704] По именам врачей была названа болезнь, известная сегодня как синдром Вольфа-Паркинсона-Уайта.
Пациенты с синдромом WPW потенциально подвержены повышенному риску возникновения опасных желудочковых аритмий в результате проводимости по обходному пути. В результате развивается очень быстрая и хаотичная деполяризация желудочка, особенно если этому предшествует трепетание предсердий или фибрилляция предсердий.
Видео: Синдром Вольфа-Паркинсона-Уайта (WPW): причины, симптомы и патология
Описание
В 1930 году Вольф, Паркинсон и Уайт описали группу молодых пациентов, у которых были зафиксированы схожие патологические изменения на электрокардиограмме: короткий интервал PR, пароксизмы тахикардии. Сообщения о подобных случаях начали появляться в литературе в конце 1930-х и начале 1940-х годов, а термин “Вольф-Паркинсон-Уайт” (WPW) был введен в 1940 году. До этого впервые было придумано определение “pre-excitation” (“предвозбуждение”) Онеллем в знаменательной публикации в 1944 году. Дуррером и др. в 1970 году было дано лучшее описание в литературе того, что такое вспомогательный путь.
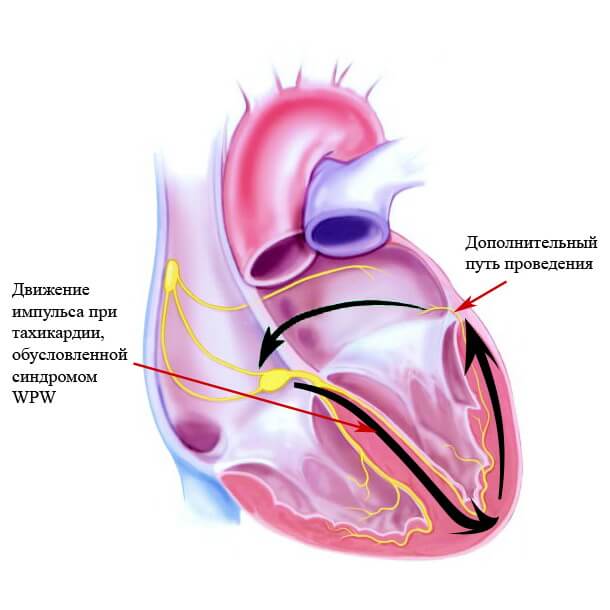
В норме импульсы проводятся от предсердий к желудочкам через атриовентрикулярный узел, расположенный в межпредсердной перегородке. При WPW-синдроме имеется дополнительное сообщение, образованное в результате аномального эмбрионального развития миокарда.
Наиболее известный дополнительный путь передачи импульсов - пучок Кента. Он может проходить как справа так и слева от АВ-узла. В результате импульсы передаются не только через АВ-узел, который несколько замедляет их скорость, но и через эти аномальные пути сообщения. На фоне этого у больного повышается риск развития тахиаритмий и связанных с ними осложнений.
Например, небольшой процент пациентов с синдромом WPW (<1%) подвергается риску внезапной сердечной смерти.
Немного статистики по ВПУ-синдрому:
- Украинские исследователи указывают на 0,2-3 % человек, больных на ВПУ-синдром, которые прошли ЭКГ-исследование. [2 - Заремба, 2003, с. 128]
- Распространенность преждевременного возбуждения желудочков считается равной 0,1-0,3%, или 1-3 на 1000 человек населения США.
- Российские источники указывают цифру в 0,01-0,3 %. [3 - Синдром Вольфа-Паркинсона-Уайта: классификация, клинические проявления, диагностика и лечение]
- Соотношение распространенности синдрома среди мужчин и женщин составляет 3:2.
- Приблизительно четыре новых диагностированных случая синдрома WPW на 100 000 населения фиксируется каждый год.
- Примерно у 80% пациентов с синдромом WPW наблюдается реципрокная тахикардия, у 15-30% развивается фибрилляция предсердий, а у 5% - трепетание предсердий.
Причины
Дополнительные пути (ДП) считаются врожденной патологией, которая связана с нарушением развития тканей в кольце АВ-узла. В редких случаях приобретенный синдром WPW имел место у пациентов, перенесших врожденную операцию на сердце, что может быть связано с нарушением функционирования эпикардиального AВ-соединения.
Семейные исследования, а также молекулярно-генетические изучения, указывают на то, что синдром WPW наряду с связанными с ним нарушениями проведения может иметь генетическую составляющую. В частности, болезнь может передаваться по наследственности с или без ассоциированных врожденных пороков сердца (ИБС); 3,4% пациентов с синдромом WPW имеют родственников с патологией ДП.
Семейная форма ВПУ обычно наследуется по аутосомно-доминантному типу. Синдром также может быть унаследован вместе с другими сердечными и некардиальными расстройствами, такими как дефекты межпредсердной перегородки, гипокалиемический периодический паралич и туберкулезный склероз. Также клиницисты давно признали ассоциацию синдрома WPW с аутосомно-доминантной семейной гипертрофической кардиомиопатией.
При наличии генных мутаций нередко развивается кардиомиопатия, характеризующаяся гипертрофией желудочков, синдромом WPW, блоком АВ-узла и прогрессирующей дегенеративной болезнью проводящей системы. Считается, что мутация приводит к нарушению фиброза АВ-кольца путем накопления гликогена в миоцитах, что вызывает предвозбуждение. Считается, что это связано с болезнью Помпе, болезнью Данона и другими заболеваниями, связанными с гликогенными расстройствами.
Мутации в ассоциированном с лизосомой мембранном белке 2 (LAMP2), которые вызывают накопление сердечного гликогена, считаются этиологией значительного числа гипертрофических кардиомиопатий у детей, особенно при скелетной миопатии, синдроме WPW или обоих заболеваниях.
Например, болезнь Данона представляет собой X-связанную лизосомальную кардиокелетную миопатию; которой мужчины чаще и сильнее страдают, чем женщины. Это вызвано мутациями в LAMP2, что способствует развитию проксимальной мышечной слабости и легкой атрофии, гипертрофии левого желудочка, синдрому WPW и умственной отсталости.
У больных с аномалией Эбштейна также могут дополнительно диагностировать синдром WPW. В таких случаях имеется несколько вспомогательных обходных путей, в основном справа, в задней части перегородки или задней стенки правого желудочка.
ВПУ-синдром может быть следствием ранее выполненного хирургического вмешательства, особенно если ткань предсердия была задета и прикреплена к миокарду желудочков.
Некоторые опухоли AВ-кольца, такие как рабдомиомы, также могут вызывать преждевременное возбуждение желудочков.
Клиника
Характерные клинические проявления синдрома WPW - эпизоды тахиаритмии,которые могут проявиться в любое время, начиная с детского и до среднего возраста. Выраженность их может варьировать от легкого дискомфорта в грудной клетке или сердцебиения с обмороком или без него и до тяжелого сердечно-легочного нарушения и остановки сердца. Таким образом, клинику ВПУ следует рассматривать в соответствии с возрастом больного.
У младенцев могут проявляться следующие симптомы:
- Тахипноэ
- Раздражительность
- Бледность
- Непереносимость кормления
- Доказательства застойной сердечной недостаточности, если приступ не лечился в течение нескольких часов
- Ребенок не ведет себя как обычно в течение 1-2 дней
- Может присутствовать интеркуррентная лихорадка
Ребенок с синдромом WPW, который умеет разговаривать, обычно указывает на следующие симптомы:
- Боль в груди
- Сердцебиение
- Трудное дыхание
Видео: Синдром WPW РЧА сердца
Взрослые, как правило, описывают следующую клинику:
- Внезапное начало ускоренного сердцебиения
- Пульс может быть регулярным, но при этом “слишком быстрым”
- Толерантность к физической активности снижена
В 40-80% случаев симптоматика ВПУ развивается после физической или эмоциональной нагрузки, иногда после употребления алкогольных напитков.
Во время тахикардических приступов больной может иметь пониженную температуру тела, пониженное давление, нередко отмечается повышенное потоотделение.
Многие молодые люди с синдромом ВПУ могут вести привычный образ жизни с тахикардией и минимальными симптомами (например, учащенным сердцебиением, слабостью, незначительным головокружением), хотя впоследствии могут определиться чрезвычайно быстрый сердечный ритм.
В ряде случаев отмечается бессимптомное течение болезни, тогда патологию определяют, как правило, при профилактическом осмотре.
Диагностика
После физического осмотра больному назначаются обычные исследования крови, которые могут потребоваться, чтобы исключить внекардиологические заболевания, нередко вызывающие тахикардию. К ним относится:
- Общий анализ крови
- Биохимический анализ с исследованиями функции почек и количества электролитов
- Показатели функции печени
- Показатели функции щитовидной железы
- Скрининг на наркотические вещества
Диагноз синдрома WPW обычно ставится с помощью электрокардиограммы (ЭКГ), сделанной в 12 стандартных отведениях. Иногда проводятся амбулаторные исследования (например, телеметрия, холтеровский мониторинг). Болезнь лучше всего диагностируется во время тахикардии.
Признаки ЭКГ широко варьируются, но классические особенности электрокардиограммы при WPW-синдроме следующие:
- Сокращенный PR-интервал (обычно
- Слабый и медленный рост начального восхождения QRS-комплекса (дельта-волна)
- Расширенный комплекс QRS (общая продолжительность > 0,12 секунды)
- ST-сегмент-T (реполяризация) изменяется, как правило, направленный против основной дельта-волны и комплекса QRS, отражающий измененную деполяризацию

Эхокардиография необходима для следующего:
- Оценки функции левого желудочка, толщины перегородки и движения стенки
- Исключения кардиомиопатии и связанного с ней врожденного дефекта сердца (например, аномалии Эбштейна, L-транспозиции больших сосудов)
Стресс-тестирование является вспомогательным способом диагностики и может использоваться для следующего:
- Воспроизведение переходного пароксизмального приступа ВПУ, вызванного физическими упражнениями
- Чтобы зафиксировать взаимосвязь упражнений с началом тахикардии
- Чтобы оценить эффективность антиаритмической лекарственной терапии
- Чтобы определить, присутствует ли постоянное или прерывистое предвозбуждение при разных состояниях сердца
Электрофизиологические исследования (ЭФИ) могут использоваться у пациентов с синдромом WPW, чтобы определить следующее:
- Механизм клинической тахикардии
- Электрофизиологические свойства (например, проводимость, рефрактерные периоды) вспомогательного пути и нормальный атриовентрикулярный узловой и систему проводимости Пуркинье
- Количество и расположение дополнительных путей (необходимых для абляции катетера)
- Ответ на фармакологическую или абляционную терапию
Лечение
У бессимптомных пациентов антеградная проводимость через ДП может спонтанно исчезать с возрастом (одна четвертая из пациентов теряет антеградный ДП в течение 10 лет).
В других случаях лечение аритмий, связанных с WPW, включает следующее:
- Радиочастотная абляция вспомогательного пути
- Антиаритмические препараты для замедления проводимости вспомогательного пути
- AВ-узловые блокирующие препараты у взрослых пациентов, которые замедляют AВ-узловую проводимость в определенных ситуациях
Прекращение острых приступов ВПУ:
Тяжелую тахикардию устраняют путем блокирования проводимости AВ-узла следующим образом:
- Вагальными приемами (например, пробой Вальсальвы, массажем сонной артерии, обтиранием холодной или ледяной водой лица)
- Взрослым могут вводить аденозин, верапамил или дилтиазем
- Детям используют аденозин, верапамил или дилтиазем с расчетом по весу
Трепетание предсердий / фибрилляция или широкомасштабная тахикардия купируются следующим образом:
- Прокаинамид или амиодарон - при гемодинамической стабильности
- При гемодинамически нестабильной тахикардии проводят электрическую кардиоверсию, двухфазную
Радиочастотная абляция
Эта малоинвазивная процедура показана в следующих случаях:
- Пациенты с симптоматической реципрокной тахикардией (АВРТ)
- Пациенты с ДП или другими тахиаритмиями предсердий, которые имеют быстрый ответ желудочков через дополнительный путь
- Пациенты с АВРТ или ДП с быстрым ответом желудочков, обнаруженные случайно во время ЭФИ
- Бессимптомные пациенты с преддлингацией желудочков, чьи средства к существованию, профессия, страховка или психическое состояние могут зависеть от непредсказуемых тахиаритмий или у которых такие тахиаритмии могут поставить под угрозу общественную безопасность
- Пациенты с WPW и наличием внезапной сердечной смерти в семейном анамнезе
Хирургическое лечение
Радиочастотная катетерная абляция практически устраняет хирургическое вмешательство на открытом сердце у подавляющего большинства больных с WPW синдромом. Однако, за исключением показана:
- Пациентам, у которых катетерная абляция (с повторными попытками) прошла безуспешно
- Пациентам, перенесших сопутствующую сердечную хирургию
- Пациентам с другими тахикардиями с несколькими очагами, которым требуется хирургическое вмешательство (очень редко)
Долгосрочная антиаритмическая терапия
Пероральные препараты являются основой терапии у пациентов, не проходящих радиочастотную абляцию, хотя результат от долгосрочной антиаритмической терапии для профилактики дальнейших эпизодов тахикардии у пациентов с синдромом WPW остается довольно переменным и непредсказуемым. Возможные варианты:
- Препараты класса Ic (например, флекаинид, пропафенон), как правило, используются с блокирующим AВ-узел лекарством в низких дозах, чтобы избежать трепетания предсердий с проводимостью 1:1
- Препараты класса III (например, амиодарон, соталол), хотя они менее эффективны в плане изменения свойств проводимости вспомогательного пути
- Во время беременности соталол (класс B) или флекаинид (класс C)
Прогноз и осложнения
После лечения больных с синдромом WPW с помощью катетерной абляции зачастую дается благоприятный прогноз.
При бессимптомном течении с предвозбуждением на ЭКГ, как правило, заключается хороший прогноз. Во многих случаях развиваются симптоматические аритмии, которые могут быть предотвращены с помощью профилактической катетерной абляции.
Пациенты с семейной историей внезапной сердечной смерти, значительными симптомами тахиаритмии или остановкой сердца имеют неблагоприятные прогнозы. Однако, как только проводится базовая терапия, включая лечебную абляцию, прогноз заметно улучшается.
Неинвазивная стратификация риска (например, мониторинг Холтера, нагрузочный стресс-тест) может быть полезна, если внезапная и полная потеря предвозбуждения происходит на фоне упражнения или прокаинамидной инфузии. Однако это не является абсолютным предиктором отсутствия приступов аритмии.
Смертность при синдроме WPW возникает редко и часто связана с внезапной остановкой сердца. Подобное случается приблизительно 1 раз на 100 симптоматических случаев, при этом их продолжительность составляет до 15 лет.
Осложнения при ВПУ-синдроме включают следующее:
- Тахиаритмия
- Сердцебиение
- Головокружение или обморок
- Внезапная сердечная смерть
Видео: WPW (Wolff-Parkinson-White Syndrome) Animation Video
