Сердечная недостаточность
Автор Ольга Кияница
2018-03-04
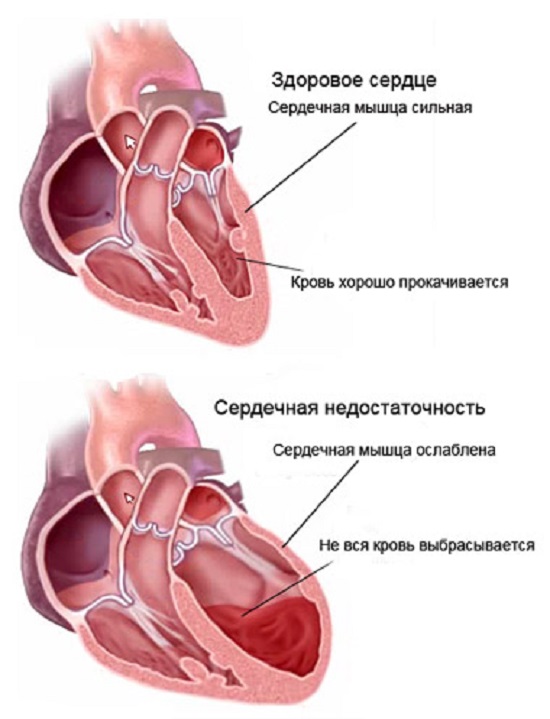
Сердечная недостаточность (СН) - это симптомокомплекс различных проявлений, связанных с декомпенсированной работой сердечной мышцы. У некоторых больных сочетается с расстройством насосной функции, у других отмечается изменение нормального процесса наполнения и опорожнения сердечных камер.
Сердечная недостаточность определяется у населения по всему миру. Только в европейских развитых странах больных на СН около 28 млн., с которых на хроническую форму болезни приходится 14 млн. человек. В Украине хроническая сердечная недостаточность определяется у 1,7% больных в возрасте от 20 до 69 лет.
СН может выступать как самостоятельное заболевание, так и в виде осложнения ряда патологических состояний, начиная анемиями и заканчивая пороками сердца. Для диагностики СН используют различные методы исследования, позволяющие оценить работу левого желудочка и всей сердечно-сосудистой системы в целом. После постановки диагноза крайне важно пройти рекомендованное врачом лечение, поскольку самоизлечение в подобном случае практически невозможно.
Видео Сердечная недостаточность. От чего слабеет сердце
Классификация
По скорости развития СН может быть двух видов:
- Острая сердечная недостаточность - течение занимает несколько часов или даже минуты.
- Хроническая сердечная недостаточность - развитие происходит на протяжении более длительного времени (недель, месяцев и даже лет).
В зависимости от происхождения сердечную недостаточность разделяют на следующие формы:
- Миокардиальная СН - при этой патологии возникает поражение миокарда, из-за чего у сердечной мышцы теряется способность к нормальному сокращению. При этой разновидности СН определяется расстройство как систолической, так и диастолической функции сердца.
- Перегрузочная СН - вследствие повышенной нагрузки на сердце происходит постепенное ослабление сердечной мышцы. Подобная форма болезни чаще всего развивается при пороках сердца, когда изменяется нормальный ток крови.
- Комбинированная СН - развивается на фоне повышенной нагрузки на миокард и его повреждения вследствие воздействия тех или иных предрасполагающих факторов.
Причины
Сердце относится к самым стойким органам в человеческом организме, но в ряде случаев его компенсаторные возможности исчерпываются и тогда развивается сердечная недостаточность. Подобное чаще всего случается при кардиологических заболеваниях, когда нарушаются функции миокарда. К таким патологиям относится:
- Ишемическая болезнь сердца.
- Артериальная гипертензия.
- Бради- и тахиаритмии.
- Сердечные пороки.
- Кардиомиопатии.
- Миокардиты.
Половая принадлежность также играет немалую роль в развитии сердечной недостаточности. Например, у мужчин чаще развивается СН на фоне ишемической болезни сердца, тогда как у женщин подобный сценарий отмечается при наличии артериальной гипертонии.
Доказано негативное влияние курения и алкогольных напитков на сердечную деятельность, поэтому у людей, страдающих этими вредными привычками нередко отмечается хроническая форма СН.
В редких случаях развитие сердечной недостаточности связано с травмой, хотя известны случаи, когда человек получил электротравму и впоследствии умер от острой сердечной недостаточности. Также возникновение СН может быть связано с эндокринологическими расстройствами, поскольку нередко больные с сахарным диабетом спустя десяток лет течения основного заболевания умирают от сердечной недостаточности. Поэтому СН можно по праву считать грозным осложнением различных тяжелых заболеваний, которые прямо или косвенно влияют на работу сердца.
Патогенез
Изучение сердечной недостаточности на протяжении многих десятилетий позволило максимально точно отобразить механизм развития заболевания. В частности, немало внимания было уделено процессу возникновения хронической сердечной недостаточности (ХСН)
В 70-е годы, что ХСН развивалась только из-за гемодинамических нарушений, спровоцированных поражением сердечной мышцы. Как отмечал Мясников А. Л.: “Говоря о сердечной недостаточности, мы имеем в виду недостаточность сократительной функции миокарда”.
Десяток лет спустя патогенез развития ХСН начали связывать с почечной дисфункцией, когда кроме нарушения гемодинамики у больных наблюдали расстройство выделительной функции почек.
Несколько позже гемодинамическая теория развития ХСН дополнилась “нейрогуморальной”. Согласно новому предположению, сердечная деятельность нарушалась из-за дисбаланса таких нейрогуморальных систем организма, как симпато-адреналовая и ренин-ангиотензин-альдостероновая.
Согласно современным предположениям нейрогуморальная регуляция тесно связана с другими гормональными и гуморальными системами. В результате при активации системы нейрогуморальной регуляции запускаются другие механизмы, включающие вазопрессин, эндотелин, фактор некроза опухолевых клеток, интерлейкин и пр. В дальнейшем активность подобных предрасполагающих факторов отрицательно сказывается на работе сердца и прогностическом заключении по течению заболевания.
В развитии как хронической, так и острой сердечной недостаточности могут иметь место следующие факторы воздействия:
- Нарушение сердечного ритма. Длительно протекающие аритмии могут провоцировать развитие сердечной недостаточности, особенно это относится к трепетанию / фибрилляции предсердий или желудочков. При этих заболеваниях нарушается электрическая активность сердца, из-за чего сердечные сокращения становятся менее интенсивными и продуктивными.
- Нарушение наполняемости камер сердца. Для нормального наполнения камерам нужно в диастолу полноценно расшириться. Но при некоторых заболеваниях в виде тампонады сердца и перикардита, подобное становится невозможным из-за давления, оказываемого жидкостью на стенки сердца. Это способствует изменению наполняемости сердечных полостей и дальнейшему нарушению сократительной функции
- Перегруженность сердца. Подобное чаще возникает при сердечных пороках, когда клапанный аппарат изменяется настолько, что кровь из полостей либо с трудом перекачивается (при стенозах), либо ее часть возвращается назад (при недостаточностях), из-за чего сердцу приходится прикладывать больше усилий для выброса крови. Длительное протекание подобных заболеваний приводит к ослаблению миокарда и развитию СН.
- Повреждение миокарда. При различных воспалительных процессах, склерозе структур сердца, ишемии миокарда наблюдается непосредственное поражение сердечной мышцы. Кардиомиоциты начинают гибнуть и чем больший размер повреждения, тем более выражена будет сердечная недостаточность.
Виды
Основные разновидности сердечной недостаточности - это острая СН и хроническая СН. Обе разновидности по-разному характеризуют течение болезни и в каждом отдельном случае выделяют наиболее свойственные признаки болезни и наиболее вероятные последствия.
Острая сердечная недостаточность
Различают несколько видов ОСН в зависимости от развившегося типа гемодинамики:
- С гипокинетическим типом кровообращения, который может сочетаться с различными видами шока (истинный, аритмический, рефлекторный).
- С застойным типом кровообращения, в ходе которого может быть более выражена левожелудочковая или правожелудочковая недостаточность.
При острой левожелудочковой недостаточности, как правило, возникает сердечная астма, которая довольно быстро осложняется отеком легких. Также возможно развитие кардиогенного шока, для которого характерна недостаточность не только левого желудочка, но и левого предсердия.
Острая правожелудочковая недостаточность характеризуется застоем крови в большом кругу кровообращения, что сопровождается тяжелой клинической картиной. Нередко возникает на фоне декомпенсированной хронической СН.
В редких случаях развивается бивентрикулярная недостаточность, когда поражаются сразу оба желудочка. Патология выражается так же, как и острая левожелудочковая недостаточность тяжелого течения.
Хроническая сердечная недостаточность
Развитие патологии не происходит одномоментно, а на протяжении определенного времени - от одной недели и более. Выраженность клиники во многом зависит от основного заболевания, по причине которого возникло нарушение сердечной деятельности.
Функциональные классы хронической сердечной недостаточности:
- Первый ФК - видимые изменения у больного отсутствуют, хотя он может предъявлять жалобы на появление одышки при значительной физической нагрузке (например, при подъеме по лестнице на третий этаж и выше).
- Второй ФК - сердечная недостаточность выражена слабо, хотя одышка появляется уже при ходьбе по лестнице ниже третьего этажа. Физическая активность несколько снижена.
- Третий ФК - сердечная недостаточность выражена, больному становится трудно ходить или выполнять незначительную работу. В состоянии покоя признаки болезни проходят.
- Четвертый ФК - симптомы СН сохраняются в покое, больной близок к развитию кардиогенного шока или коллапса.
По характеру развития хроническая сердечная недостаточность разделяется на три стадии:
- Первая (I) - для нее характерно скрытое течение, когда на фоне физической нагрузки у больного появляется частое сердцебиение и затрудненное дыхание. Также может отмечаться небольшое снижение трудоспособности.
- Вторая (II) - признаки болезни становятся более выраженными, начинает формироваться застой крови в малом кругу кровообращения. В зависимости от тяжести выраженности симптомов вторую степень разделяют на два периода развития:
IIА - заболевание начинает проявляться при незначительной физической нагрузке или волнении. Трудоспособность резко снижена. Кроме застоя в малом кругу кровообращения начинают наблюдаться такие же нарушения в большом кругу (печень несколько увеличивается, а на ногах в конце дня появляются отеки, которые к утру проходят).
IIБ - симптомы СН возникают в спокойном состоянии. Больные теряют трудоспособность из-за постоянной одышки, отеков на ногах и туловище. Работа многих внутренних органов нарушена, печень увеличена и на ощупь плотная.
- Третья (III) - происходят дистрофические изменения во всех органах, изменения необратимые, поэтому в эту стадию лечение чаще всего неэффективно.
Клиника
В зависимости от разновидности сердечной недостаточности проявляется характерная клиническая картина.
При хронической СН чаще возникают следующие признаки:
- Неглубокое частое дыхание (одышка).
- Ускоренное сердцебиение.
- Кашель, который может быть сначала сухим, а через некоторое время со слизистой мокротой или даже кровяными включениями.
- Отеки поначалу возникают только на ногах, а при осложненном течении болезни могут подниматься вверх и проявляться даже на туловище.
- Непривычная утомляемость может появляться при выполнении обычной работы.
Больному трудно находиться в горизонтальном положении, поэтому он может стараться поднимать голову над подушкой (положение ортопноэ).
Видео Почему возникает одышка при сердечной недостаточности?
Клиника при острой сердечной недостаточности во многом зависит от пораженного желудочка:
- Остро протекающий застой правожелудочковой недостаточности выражается увеличением венозного давления, что приводит к набуханию шейных вен, тахикардии, увеличению размеров печени. При прощупывании области правого подреберья ощущается сильная болезненность, что также указывает на гепатомегалию. Если на фоне перечисленных симптомов наблюдается резкое падение артериального давления, тогда это свидетельствует о недостаточном наполнении левого желудочка, что может привести к кардиогенному шоку.
- Остро протекающий застой левожелудочковой недостаточности отличается одышкой приступообразного характера, может возникать мучительное удушье и кашель без облегчения. У больного слышно шумное, переходящее в свист, дыхание. Присутствует тахикардия, артериальное давление может определяться как пониженное, повышенное или нормальное. Изо рта и носа может выделяться пена.
Диагностика
Больного осматривают, проводится пальпация и аускультация. В ходе обследования в зависимости от развившейся разновидности патологии определяются следующие изменения:
- При острой недостаточности правого желудочка определяется симптом Куссмауля - это когда на вдохе хорошо видны набухшие яремные вены. Также на ЭКГ заметна правожелудочковая перегрузка, могут быть признаки усиленной нагрузки правого предсердия.
- При острой недостаточности левого желудочка в легких выслушиваются влажные хрипы, иногда на расстоянии слышно клокочущее дыхание.
В условиях больницы могут быть проведены дополнительные методы исследования:
- Эхокардиография - оценивается насосная функция сердечной мышцы (рассчитывается минутный объем, систолические объем, диастолический объем и другие показатели сократительной функции миокарда).
- МРТ сердца - делается в крайних случаях, когда УЗИ не позволило точно диагностировать порок сердца.
- Рентгенография органов грудной полости - делается обязательно при подозрении на застойные явления в малом круге кровообращения.
- Радиоизотопная вентрикулография - дает возможность с максимальной точностью оценить сократительные возможности желудочков.
Своевременная диагностика позволяет не только уточнить состояние сердечной деятельности, но и узнать первопричину развившейся патологии. Это в свою очередь дает возможность правильно использовать медицинские препараты.
Лечение
При оказании медицинской помощи больному сердечной недостаточностью проводится комплекс мероприятий, направленные на достижение следующих целей:
- Снижение нагрузки, оказываемой на миокард. В этом помогают бета-адреноблокаторы.
- Уменьшение проявлений клинических признаков. Здесь чаще всего показаны сердечные гликозиды короткого и пролонгированного действия.
- Ликвидация последствий СН. В частности, проводится уменьшение выраженности отеков, для чего используются диуретики.
В зависимости от разновидности сердечной недостаточности оказывается та или иная медицинская помощь.
Лечение острой сердечной недостаточности
Чаще всего на этапе доврачебной помощи используется нитроглицерин в таблетках или аэрозоле, но после прибытия бригады медиков препараты в основном вводятся внутривенно, поскольку только этот способ дает возможность быстро нормализовать нарушенную гемодинамику. Для клинической стабилизации больного используются следующие способы:
- Оксигенотерапия. При ОСН показана в случае высокого кровяного давления или отека легких. Проводят неинвазивным способом посредством применения лицевой маски. Больному дают дышать кислородом через каждый час по 30 минут. При тяжелом состоянии больному делают интубацию трахеи. При неправильном проведении может развиться гиперкапния, аспирация, усилиться недостаточность правого желудочка.
- Морфин. Показан сильно возбужденным больным, у которых может отмечаться выраженная боль в сердце или чрезмерное беспокойство. Вводится внутривенно медленно в дозе 2,5-5 мг. После использования препарата должен проводиться контроль состояния больного, поскольку может возникнуть рвота.
- Вазодилататоры. Чаще всего используется нитропруссид на¬трия, изосорбида дини¬трат, несиритид. Показаны практически всем больным на ОСН, у которых отмечается повышенное артериальное давление. Если же у больного систолическое давление находится на уровне 110 мм рт. ст., тогда вазодилататоры используют с большой осторожностью. При уровне АД 90 м рт. ст. и ниже препараты этой группы противопоказаны.
- Петлевые диуретики. Назначаются при ОСН с признаками застоя или перегрузки объемом. Больным с низким артериальным давление (до 90 мм рт. ст.) не назначаются. Чаще всего используется фуросемид, торасемид, которые вводятся внутривенно. При такой терапии снижается уровень калия и натрия в крови, поэтому требуется их дополнительное введение. Если у больного наблюдается стойкость к лечению петлевыми диуретиками, тогда к ним добавляется гидрохлоротиазид.
- Препараты положительного инотропного механизма действия. Используются при пониженном артериальном давлении, недостаточном выбросе сердца, гипоперфузии органов. Чаще всего используется добутамин, допамин, левосимендан, которые вводятся исключительно до улучшения состояния больного и потом отменяются, поскольку в дальнейшем могут привести к серьезному поражению миокарда.
- Вазопрессоры. Используют в первую очередь при кардиогенном шоке, когда ранее задействованные препараты не способствовали повышению артериального давления. Продолжают введение препаратов этой группы до тех пор, пока определяются признаки гипоперфузии органов.
При развитии острой сердечной недостаточности на фоне декомпенсации хронической формы заболевания в первую очередь используются петлевые диуретики и вазодилататоры. Последние препараты также применяют при осложненном течении ОСН гипертензией. В случае определения стойкого снижения артериального давления в начале применяют препараты положительного инотропного воздействия. При застое и отеке легких вводят диуретики, при последней патологии также показан морфин.
Лечение хронической сердечной недостаточности
Во время терапии ХСН преследуют ряд целей:
- Улучшение сократительной способности сердечной мышцы.
- Стабилизация показателей гемодинамики.
- Устранение отеков за счет выведения жидкости из организма.
В ходе лечения ХСН используют препараты из следующих фармакологических групп:
- Диуретики (фуросемид, торасемид, этакриновая кислота, гидрохлоротиазид.
- Бета-адреноблокаторы (карведилол, метопролол, бисопролол, небиволол).
- Сердечные гликозиды (дигоксин).
- Ингибиторы АПФ (рамиприл, фозиноприл, каптоприл, зофеноприл, периндоприл).
- Блокаторы кальциевых каналов (верапамил, дилтиазем, амлодипин, лерканидипин).
- Периферические вазодилататоры (изосорбида динитрат, гидралазин, нитропруссид натрия).
- Антагонисты альдостерона (спиронолактон).
- Нитраты.
Поскольку ХСН в основном развивается в зрелом возрасте, существуют особенности лечения гериатрических больных.
- Лечение должно назначаться на первых стадиях развития болезни и начинается оно, как правило, с диуретиков.
- Для уменьшения напряжения миокарда используются вазодилататоры в виде иАПФ, нитратов и пр.
- Сердечные гликозиды должны назначаться в строго соответствующей возрасту дозе, при этом с обязательным учетом показаний.
- Несмотря на сложность передвижения больных с ХСН рекомендуется двигательная реабилитация.
При ХСН у пожилых нельзя использовать некоторые препараты. В частности, противопоказаны кортикостероиды, нестероидные противовоспалительные препараты, антиаритмики первого порядка. Также следует учитывать, что у пожилых больных с ХСН может очень быстро произойти передозировка сердечными гликозидами, что стоит учитывать при лечении этими препаратами. Поэтому такие лекарства начинают принимать с малых доз и непрестанно контролируют состояние больного.
При правильно проведенном лечении должны наблюдаться следующие эффекты:
- Самочувствие больного улучшается, что указывает на положительную динамику развития болезни. В частности, должны уменьшиться отеки и проявления одышки, мочеотделение увеличивается.
- Частота сердечных сокращений должна снизиться до нормальных показателей (у взрослых в районе 60-90 уд/мин).
- При выполнении физической нагрузки, подобранной в индивидуальном порядке, наблюдается положительная реакция.
При отсутствии результата от медикаментозного лечения ХСН используют хирургические методы воздействия. В зависимости от показаний и возможностей больного выполняется пересадка сердца, реваскуляризация сердечной мышцы.
Видео Как лечить сердечную недостаточность?
Прогноз и профилактика
Прогностическое заключение может выдаваться относительно благоприятное, если удалось стабилизировать гемодинамику. Также важно, чтобы организм положительно реагировал на проводимое лечение сердечной недостаточности, тогда может быть улучшено общее состояние пациента. В противном случае высока вероятность полной декомпенсации сердечной деятельности, за чем следует остановка сердца.
Больные с ХСН в случае положительной динамики болезни пожизненно принимают назначенные им препараты:
- при ХСН II–III ФК используют один бета-адреноблокатор и ингибитор АПФ;
- при ХСН III–IV ФК применяют комбинированную терапию, основанную на четырех препаратах (диуретике, бета-адреноблокаторе, ингибиторе АПФ и спиронолактоне).
Профилактика сердечной недостаточности больше относиться к хронической форме болезни. В частности, для предупреждения перехода болезни в стадию декомпенсации нужно придерживаться следующих рекомендаций:
- Проводить лечение основного заболевания (ИБС, гипертонии, сахарного диабета и пр.).
- Устранить плохие привычки, особенно важно перестать курить и злоупотреблять алкоголем.
- Нормализовать физическую активность, особенно если наблюдается ее избыток или, наоборот, недостаток.
- Правильно питаться, для чего используется диета с ограничением соли и жидкости.
Похожие статьи
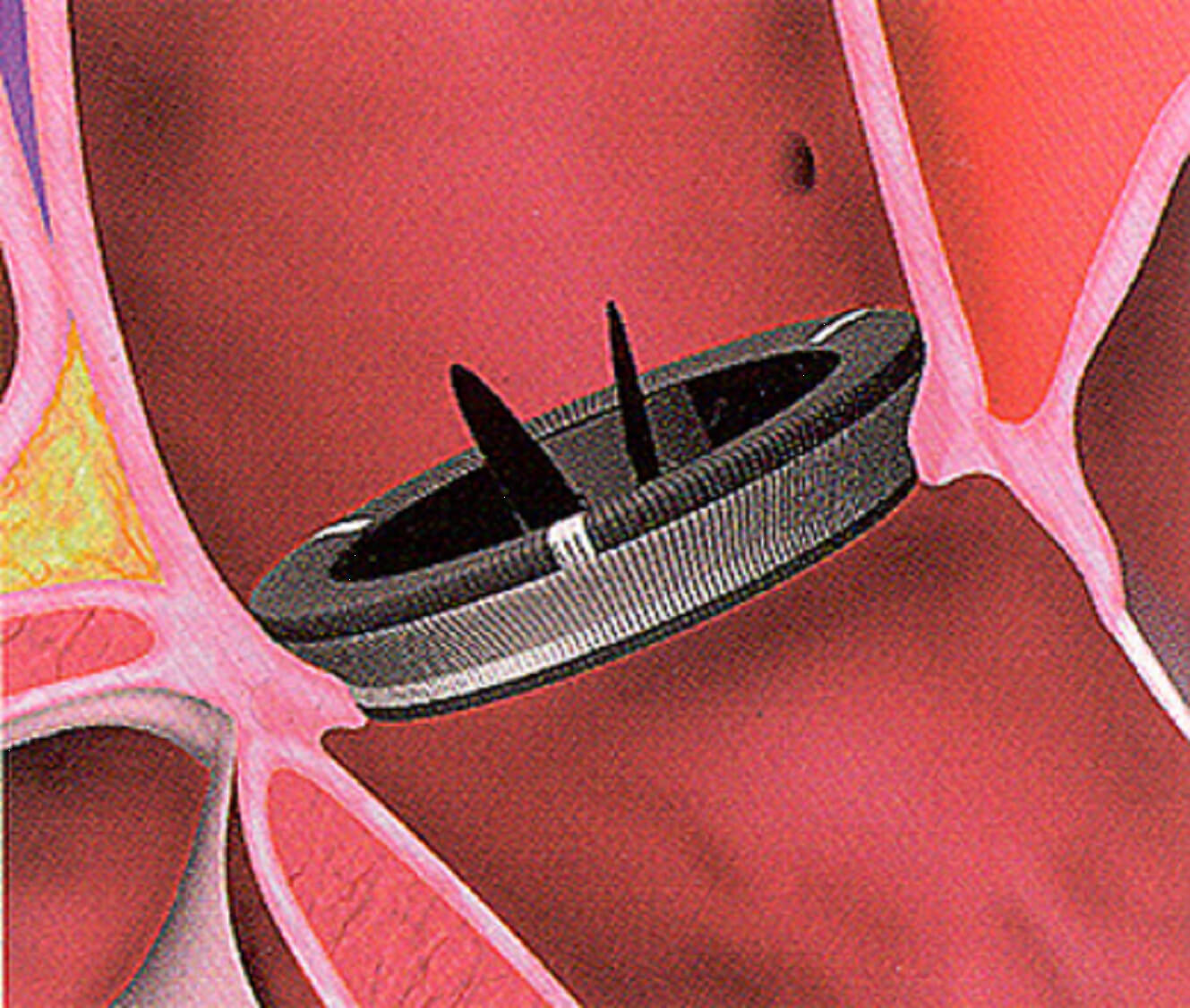
При определенных поражениях клапана аорты возникает аортальная недостаточность, которая, в случае отсутствия лечения, может привести к серьезным осложнениям и даже летальному исходу. При оказании медицинской помощи в большинстве случаев дается благоприятный прогноз.

В диагностике сердечно-сосудистых заболеваний важную роль играют своевременная диагностика. Нередко достаточно провести стандартное ЭКГ, чтобы поставить правильный диагноз. В других случаях требуется разноплановое исследование сердца, что позволяет установить точную причину болезни и провести эффективное лечение.
Сердечная недостаточность опасна своими осложнениями, среди которых особое место занимают отеки. Они могут быть различной выраженности, и в каждом конкретном случае назначается соответствующее лечение, без которого болезнь очень быстро прогрессирует и приводит человека к смерти.

С сердечной недостаточностью давно живу, покалывания и тахикардия беспокоили часто раньше. Кардиолог посоветовал пропить кардиоактив таурин, он помогает укрепить сердечно-сосудистую систему (да и в разы дешевле аналогов, кстати). Еще стала есть больше кураги, очень полезна для сердца. Сейчас забрасывать это нельзя, вирус хроников не щадит.