Пурпура Шёнляйна-Геноха
Автор Ольга Кияница
2018-03-23
Пурпура Шёнляйна-Геноха (ПШГ) - представляет собой острое расстройство, связанное с циркуляцией в крови иммуноглобулин A (IgA) и развивающегося на этом фоне генерализованного васкулита с участием небольших сосудов кожи, желудочно-кишечного тракта, почек, суставов и, реже, легких и центральной нервной системы (ЦНС).
Наибольшая распространенность ПШГ наблюдается у детей в возрасте 3-10 лет, но заболевание также может развиваться и у взрослых. [1 - Trapani S; Micheli A; Grisolia F; Resti M; Chiappini E; Falcini F; De Martino M. Henoch Schonlein purpura in childhood: epidemiological and clinical analysis of 150 cases over a 5-year period and review of literature. Semin Arthritis Rheum. 2005; 35(3):143-53] В северных районах заболевание развивается в основном в период с ноября по январь. Соотношение между мужчинами и женщинами составляет 1,5-2:1.
ПШГ обычно является остро протекающей патологией, и лечение, как правило, помогает замедлить ее развитие и заметно улучшить качество жизни больных. Отмечается, что в одной трети пациентов развивается один или более рецидивов. При отсутствии терапии могут возникнуть серьезные осложнения, связанные с поражением почек, печени и других внутренних органов.
Видео: Болезнь Шенлейна-Геноха у детей (осмотр) © Schenleyn-Henoch purpura disease
Описание
Первые описания пурпуры Шёнляйна-Геноха датируемые 1802 и 1808 гг. и сделали их соответственно английский врач Уильям Хеберден и дерматолог Роберт Виллан, но их труды не были взяты за основу изучения патологии, поэтому Хеерден-Виллианская болезнь впала в небытие.
Заболевание было описано повторно немецким педиатром Эдуардом Генрихом Генохом и его учителем Иоганном Лукасом Шёнляйном. Сделано это было в 1874 и 1837 гг. соответственно. При этом Шёнляйн впервые использовал такой термин как “анафилактическая пурпура”. Поскольку работа была признана мировым сообществом, заболевание стало определяться как пурпура Шёнляйна-Геноха.
На постсоветском пространстве более известно определение “геморрагический васкулит”, которое ввела ревматолог В. А. Насонова. В европейских и других странах дальнего зарубежья более распространен термин “пурпура Шёнляйна-Геноха”.
В развитии ПШГ важную роль играет IgA, повышенная концентрация которого содержится в сыворотке крови. Также этот иммуноглобулин и IgA-содержащие иммунные комплексы определяется на стенках сосудов, особенно почечных артерий.
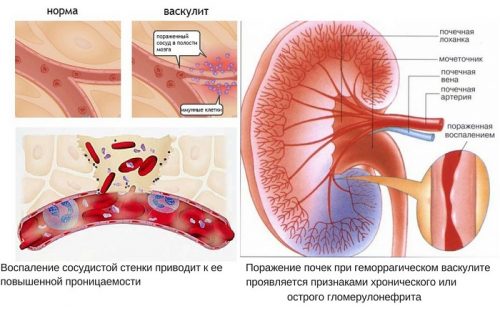
Существуют предположения, что некоторые антигены стимулируют выработку IgA, тем самым вызывая васкулит. Аллергены, такие как продукты питания, укусы насекомых, воздействие холода и лекарственные средства (например, ампициллин, эритромицин, пенициллин, хинидин и хинин), могут ускорить прогрессирование болезни.
Инфекционные факторы, включая бактерии (например, Haemophilus parainfluenzae, Mycoplasma, Legionella, Yersinia, Shigella или Salmonella) и вирусы (например, аденовирусы, вирус Эпштейна-Барра, парвовирусы или вирус ветряной оспы) могут спровоцировать развитие ПШГ. Вакцины против холеры, кори, паратифа А и В, брюшного тифа и желтой лихорадки также были отмечены в формировании пурпуры. В процессе изучения находятся данные, подтверждающие прямую роль вируса герпеса, ретровируса или парвовируса в патогенезе ПШГ.
Немного статистики:
- В Соединенных Штатах распространенность ПШГ составляет приблизительно 14-15 случаев на 100 000 населения.
- В Великобритании предполагаемая годовая заболеваемость ПШГ составляет 20,4 случая на 100 000 населения. [2 - Gardner-Medwin JM; Dolezalova P; Cummins C; Southwood TR. Incidence of Henoch-Schönlein purpura, Kawasaki disease, and rare vasculitides in children of different ethnic origins. Lancet. 2002; 360(9341):1197-202]
- В норвежских больницах распространенность ПШГ составляла 3,3 случая на 100 000 жителей. [3 - Haugeberg G; Bie R; Bendvold A; Larsen AS; Johnsen V. Primary vasculitis in a Norwegian community hospital: a retrospective study. Clin Rheumatol. 1998; 17(5):364-8]
- В Соединенных Штатах пик распространенности среди детей приходится на возраст около 5 лет. Примерно 75% случаев наблюдаются у детей в возрасте 2-11 лет. ПШГ редко встречается у детей грудного и раннего возраста.
Причины
Этиология ПШГ остается четко определенной, но считается многофакторной, с генетическими, экологическими и антигенными компонентами. Более 75% пациентов отмечали у себя предшествующую болезни инфекцию гортани. Несколько бактериальных и вирусных инфекционных агентов также были связаны с развитием ПШГ, в других случаях сообщалось о появлении признаков болезни после приема пищи и вакцинации.
Инфекции и инфекционные заболевания, которые могут предшествовать появлению ПШГ, включают следующее:
- Мононуклеоз
- Стрептококковая инфекция группы А (наиболее распространенная)
- Гепатит
- Микоплазменная инфекция
- Энтериты
- Цирроз печени, связанный с гепатитом С
- Подострый бактериальный эндокардит
- Хеликобактер пилори
- Шигеллезная инфекция
- Сальмонеллез
- Бруцеллез
- Легионеллез
- Аденовирусная инфекция
- Эпштейна–Барр-вирусная инфекция
- Герпетическая инфекция
Вакцинация, которая может предшествовать возникновению ПШГ, включает следующее:
- Тиф и паратиф A и B
- Корь
- Желтая лихорадка
- Холера
Другие предрасполагающие факторы, на фоне которых может развиться ПШГ:
- Температурное воздействие (переохлаждение)
- Препараты (например, ампициллин, эритромицин, пенициллин, хинидин, хинин, лозартан и цитарабин)
- Пищевая аллергия
- Укусы насекомых
- Заболевание почек.
Видео: Причины васкулитов
Клиника
В соответствии с исследованием, проведенном среди тайваньских педиатрических пациентов с 1991 по 2005 год, основные симптомы включали следующее:
- Сыпь (95,3%)
- Симптомы гастроинтестинальной инфекции (72,0%)
- Комбинирование симптомов (46,7%)
- Заболевания почек (28,0%)
Первые три симптома приведенного рейтинга частоты встречаемости также соответствуют первым признакам, проявляющимися на фоне ПШГ.
Типичными ощущениями во время развития ПШГ являются следующее:
- Головная боль
- Анорексия
- Лихорадка
Впоследствии могут добавляться другие симптомы, из которых наиболее часто встречаются следующие:
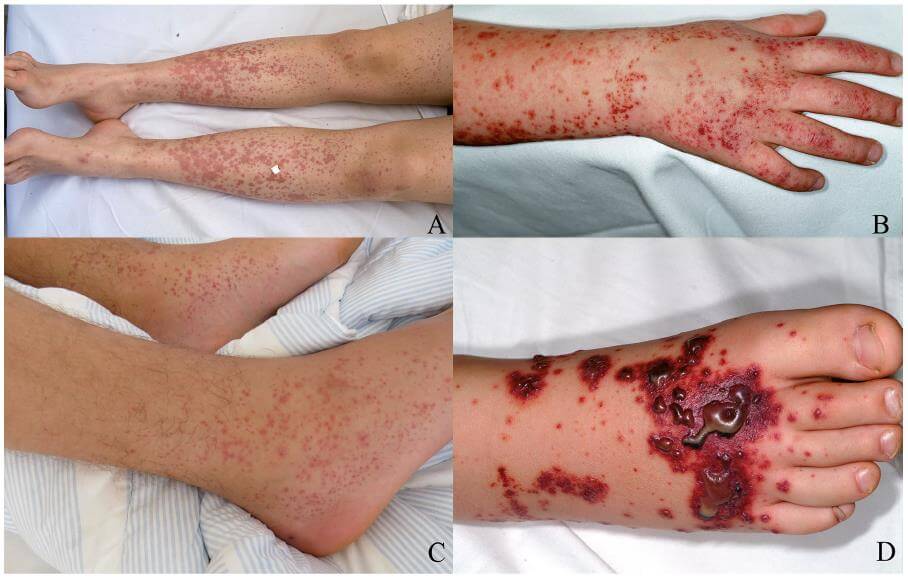
- Сыпь (95-100% случаев), особенно на ногах
- Боль в животе и рвота (35-85%)
- Боль в суставах (60-84%), особенно коленных и в районе лодыжек
- Отек подкожной ткани (20-50%)
- Отек мошонки (2-35%)
- Кровавый стул
Сыпь
Чаще всего представлена в виде петехий и папул, которые при прощупывании хорошо ощущаются.

Они могут быть отдельными или сливаться в одну большую область поражения. Сыпь обычно симметрична, имеет тенденцию распространяться в различные области тела:
- лодыжки и нижние ноги у детей старшего возраста и взрослых;
- спины, ягодиц, верхних конечностей и верхних бедер у маленьких детей.
Желудочно-кишечные нарушения
- Боль в животе
- Мелена или кровавая диарея
- Гематемизация
- Язва двенадцатиперстной кишки
- Массивное кровоизлияние в желудочно-кишечный тракт.
Комбинирование симптомов
Чаще всего сочетается артралгия и опухание суставов. Арталгия является характерным признаком ПШГ в 25% случаев. Суставы могут быть опухшими, чувствительными и болезненными. Наиболее часто поражаются колени и лодыжки. В редких случаях симптомы включают пальцы и запястья. Часто являются временными признаками, но могут возникать снова во время обострения заболевания. Суставы, как правило, не деформируются.
Дополнительно васкулит может сочетаться с патологиями миокарда или легких; стенозирующим уретритом, отечностью полового члена или орхитом, поражением центральной нервной системы и внутричерепным кровоизлиянием. Также могут отмечаться двусторонние орбитальные гематомы; гематомы надпочечников; острый панкреатит, кистозные изменения яичников.
Видео: Геморрагический васкулит. Симптомы, причины и методы лечения
Диагностика
Для оценки маркеров ПШГ нет специального диагностического лабораторного теста. Поэтому используют следующие общие лабораторные анализы, которые могут быть полезны для исключения других диагнозов и оценки функции почек:
- Антиядерное антитело (ANA) и ревматоидный фактор (RF)
- Факторы VIII и XIII
- Анализ мочи
- Полный анализ крови
- Количество тромбоцитов
- Скорость оседания эритроцитов (СОЭ)
- Азот мочевины крови и креатинин
- Амилаза и липаза
- Электролиты
- Протромбиновое время
- Сывороточный IgA
- Антистрептолизин O (ASO)
- Иммунокомплексы IgG и IgA
Из инструментальных методов исследования используются следующие:
- Ультрасонография (обследуется брюшная полость, мошонка / яички)
- Рентгенография (делается рентгенограмма грудной клетки, простая рентгенограмма брюшной полости, контрастная рентгенография тонкого кишечника, исследование с применением бариевой клизмы)
- Магниторезонансная томография (для опредления неврологических показателей)
- Компьютерная томография (КТ) головы или живота
- Биопсия почек (особенно когда нефротический синдром сохраняется и почечная функция ухудшается)
Лечение
В большинстве случаев достаточно корректировки питания и придерживаться строгого постельного режима, чтобы состояние больного улучшилось. В отдельных ситуациях могут рассматриваться другие способы лечения: фармакотерапия, плазмаферез и хирургическое вмешательство.
Фармакотерапия
Дискомфорт в области суставов и мягких тканей может быть уменьшен путем применением анальгетиков, таких как:
- Ацетаминофен
- Ибупрофен
- Флурбипрофен
- Кетопрофен
- Напроксен
Кортикостероиды могут применяться в следующих ситуациях:
- Стойкий нефротический синдром
- Поражение более 50% клубочков почк
- Тяжелая боль в животе
- Существенное кровоизлияние в желудочно-кишечный тракт
- Сильный отек мягких тканей
- Выраженный отек мошонки
- Поражение нервной системы
- Внутрилегочное кровоизлияние
Плазмаферез может быть эффективным при медленном прогрессировании заболеваний почек.
Хирургические вмешательства
Могут быть рассмотрены в конкретных обстоятельствах и чаще всего представлены следующими операциями:
- Удаление части кишечника при тяжелой ишемии
- Трансплантация почки при выраженной почечной недостаточности, которая устойчива к медицинской терапии
- Тонзиллэктомия вместе с терапией кортикостероидами при прогрессирующеи нефрите
Прогноз
ПШГ обычно является доброкачественной болезнью с благоприятным прогнозом. Спонтанное разрешение обычно наблюдается у большинства пациентов, при этом симптомы полностью проходят в течение 8 недель. У менее 5% больных развивается хроническое течение ПШГ.
Первоначальные атаки ПШГ могут длиться несколько месяцев, и далее возможно появление рецидивов. Заболевание приводит к смерти только в самых редких случаях.
Полное выздоровление обычно возникает у пациентов со следующими патологиями:
- Легкое поражение почек
- Отсутствуют неврологические осложнения
- Заболевание длится менее 4-6 недель
У детей младше 3 лет обычно наблюдается более короткое и мягкое течение болезни, чем у больных старшего возраста.
В детском возрасте реже развиваются рецидивы. Они чаще возникают в течение 6 недель, но могут произойти через 7 лет после первоначального заболевания. Исследование Calvo-Río и соавт. показало, что вероятность рецидива выше у пациентов с гастроинтестинальными инфекциями (ГИИ) и комплексными проявлениями.
Хотя ПШГ обычно благоприятно разрешается без серьезных последствий, иногда могут возникать тяжелые осложнения ГИИ и почечная недостаточность, и чем выше число рецидивов, тем больше вероятность выраженного повреждения почек.
Потенциальные осложнения ГИИ включают в себя инвагинацию кишечника, инфаркт или перфорацию кишечника, отеки желчного пузыря, панкреатит и массивное кровотечение ЖКТ.

Повреждение почек, связанное с ПШГ, является основной причиной инвалидности и смертности больных. У 15% пациентов может быть хроническая почечная недостаточность, но у 1-2% возникает острая форма поражения почек. Отмечено, что 20% детей, которые имеют ПШГ и лечатся в специализированных центрах, требуют гемодиализа. Почечный прогноз, по-видимому, хуже у взрослых, чем у детей (в частности, в возрасте до 6 лет).
У беременных женщин, которые болели ПШГ в детском возрасте, наблюдается повышенный риск развития гипертонии и протеинурии во время беременности.
Профилактика
С целью проведения профилактических мероприятий выполняют санацию очагов хронической инфекции, для чего может потребоваться посещение врачей нужной специальности (стоматолог, ЛОР и пр.) Также должны регулярно проводится анализы кала на определение яиц гельминтов. Во избежание рецидивов ПШГ не следует заниматься спортом, проходить физиотерапевтические процедуры, длительно пребывать на солнце или холоде.
Видео: Геморрагический васкулит
Похожие статьи
Среди всех первичных васкулитов чаще всего встречается геморрагический васкулит или болезнь Шёнлейна-Ге́ноха. Эта патология еще известна как ревматическая пурпура. На фоне этого расстройства возникает сдвиг в системе гемостаза с последующим развитие микротромбоваскулита. Протекать может как молниеносно, так и хронически, поэтому лечение составляет в индивидуальном порядке.
Васкулит представляет собой группу расстройств, при которых разрушаются кровеносные сосуды за счет возникновения воспаления. Болезнь затрагивает как артерии, так и вены. Патологическое состояние в основном вызвано миграцией лейкоцитов и, как следствие, повреждением сосудов. Среди многих форм довольно распространен васкулит нижних конечностей, при котором должно проводится соответствующее лечение для предотвращения серьезных осложнений.

Заболевания сосудов могут протекать почти незаметно или с развитием тяжелых осложнений. В таких случаях главное - вовремя начать лечение, которое немало зависит от правильности диагностики. Приведенные в материале симптомы различных форм помогут вовремя заметить начало болезни и обратиться к врачу.
