Миокардит
Автор Ольга Кияница
2018-03-04
Миокардит (МК) - сердечно-сосудистое заболевание, которое характеризуется поражением сердечной мышцы из-за развития воспаления в тканях органа. Патологический процесс в основном обусловлен опосредованным или непосредственным влиянием инфекционных, паразитарных, протозойных факторов, которые могут дополняться химическим и физическим воздействием.
По данным ВОЗ за 1982-1996 гг., стабильное поражение сердечной мышцы при заражении вирусами Коксаки группы А развивалось в 3% случаев, при гриппе А - в 1,4% случаев, при гриппе В - в 1,2%, при парагриппе - в 1,7% и при аденовирусных инфекциях - в 1% случаев.
В диагностике заболевания важное значение имеют клинико-инструментальные признаки, которые в основном связаны с воспалительным поражением сердца. Также достаточно часто миокардит определяется у ВИЧ-инфицированных, при хламидиозе, токсоплазмозе и клещевом боррелиозе. В редких случаях развивается аутоиммунный миокардит, хотя вероятность появления МК намного выше при таких патологиях, как ревматоидный артрит (до 25%), системная склеродермия (до 40%), системная красная волчанка (до 15%).
Видео: Миокардит. Как не пустить простуду в сердце
Классификация
Существует несколько классификаций МК, самые известные с которых относятся к Международной классификации болезней 10 пересмотра и Клинической классификации от 2007 года. С их помощью устанавливаются точные диагнозы, согласно которым в дальнейшем подбирается нужная тактика лечения.
Международная классификация болезней (МКБ-10) включает следующие формы миокардита:
- Острый ревматический МК I01.2
- Ревматический МК I09.0
- Острый МК I40
- Инфекционный МК I40.0
- Другие виды острого МК I40.8
- Острый МК неуточненный I40.9
- МК при болезнях из других рубрик I41
- МК при бактериальных болезнях из других рубрик I41.0
- МК при вирусных болезнях из других рубрик I41.1
- МК при инфекционных и паразитарных болезнях из других рубрик 141.2
- МК при других болезнях из других рубрик 141.8
- МК неуточненный I51 4
Клиническая классификация миокардитов за 2007 год разработана Палеевым Н.Р., Палеевым Ф.Р., Гуревичем М.А:
- По этиологическому фактору: инфекционные и инфекционно-аллергические, иммунологические и токсико-аллергические.
- По патогенетической фазе развития: инфекционно-токсические, иммуно-аллергические, дистрофические, миокардиосклеротические.
- По морфологической характеристике: альтеративные и экссудативно-пролиферативные, которые в свою очередь могут быть дистрофическими, воспалительно-инфильтративными, васкулярными и смешанными.
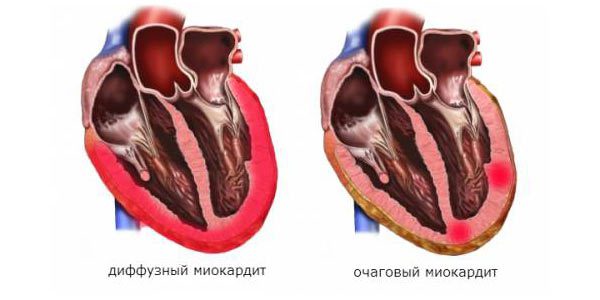
- По распространенности: диффузные и очаговые.
- По клиническому течению: малосимптомные, псевдокоронарные, псевдоклапанные, тромбоэмболические, аритмические, декомпенсованные, смешанные.
- По течению: доброкачественные, острые, рецидивирующие, с нарастающей дилатацией сердечных полостей и хронические.
В формировании диагноза по МКБ-10, как правило, указывается “острый миокардит” с уточнением этиологического фактора воздействия. Также должно быть указано микробиологическое подтверждение окончательного заключения. Клиническая классификация чаще используется с термином “хронический миокардит”, который разрешен к использованию экспертным комитетом ВОЗ в 1997 г.
Причины
На протяжении последних 10 лет инфекционные факторы воздействия изучались тщательным образом. Были определены различные возбудители, провоцирующие развитие миокардитов, начиная вирусами, бактериями, простейшими и заканчивая грибками, риккетсиями.
Среди многочисленного количества возбудителей миокардиты чаще всего вызывают вирусы. Подтверждением вирусной этиологии МК служат следующие доводы:
- В период вирусных пандемий и эпидемий резко возрастает количество МК.
- В ходе обследования больных на МК определяются вирусы в испражнениях, на слизистой носоглотки, также спустя несколько недель от начала развития острого МК в крови определяются противовирусные антитела.
- В миокарде, который был подвержен воспалительным заболеваниям, определяются вирусные агенты.
В процессе развития миокардита нередко выделяют несколько предрасполагающих факторов развития. При этом один из них способствует активизации другого. Дополнительно существуют факторы риска, которые повышают вероятность возникновения заболевания так бы говоря “с нуля”.
Факторы развития
Миокардит возникает вследствие воздействия на сердечную мышцу инфекционных агентов, которые из-за внедрения в кардиомиоциты оказывают прямое цитолитическое действие. Одни возбудители осуществляют миокардиальную инвазию (бактерии, токсоплазмы), которая может продолжаться от нескольких дней до двух-трех недель. Другие выделяют токсины (системные инфекции по типу дифтерии и скарлатины), которые повреждают кардиомиоциты и другие клетки. Также при системных иммунопатологических реакциях могут происходить неспецифические повреждения клеток.
При некоторых заболеваниях, связанных с лекарственным воздействием, изменением состава сыворотки, аутоиммунным повреждением соединительной ткани формируется реакция антиген-антитело, из-за чего сердце выполняет роль органа-мишени обширной аутоиммунной реакции. Сердечную мышцу начинают атаковать составные единицы гуморального и клеточного иммунитета, в результате в миокарде проходит воспалительный процесс со всеми вытекающими последствиями.
Некоторые вирусы по типу энтеровируса Коксаки В способны запустить иммунную реакцию в организме, поскольку они очень похожи на клеточную мембрану кардиомиоцита. Поэтому вирус нередко прекращает свое существование в организме, тогда как на органы-мишени продолжает формироваться аутоиммунная реакция.
Воспалительный процесс, коснувшийся миокарда, вызывает тяжелые структурные изменения. В первую очередь формируется воспалительный инфильтрат, в состав которого входят лимфоциты, макрофаги, эозинофилы, нейтрофилы. Далее микроциркуляторное русло начинает переполняться кровью, из-за чего срабатывает защитная реакция в виде спазма артериол. При дальнейшем развитии патологического процесса капилляры и вены подвергаются парезу, в сосудах прекращается движение эритроцитов, откладывается фибрин и возникают микротромбы. Если болезнь приводит кардиомиоциты к некрозу, тогда на их месте разрастается фиброзная ткань.
Своеобразным маркером ранее развившегося миокардита является миокардический кардиосклероз. Он может быть диффузным и очаговым. Если вместе с ним определяется воспалительная инфильтрация и дистрофия кардиомиоцитов, тогда говорят о хроническом миокардите.
Факторы риска
Основные причины миокардитов могут быть разделены на три большие группы:
- Инфекционные и инфекционно-токсические - включают много различных возбудителей из группы вирусов (коксаки, цито-, арбо-, аденовирусов, гриппа, краснухи, кори, ветряной оспы, инфекционного мононуклеоза, гепатита В и С, полиомиелита, СПИДа), бактерий (стрептококки, менингококки, стафилококки, гонококки, сальмонеллы), спирохет (сифилис, возвратный тиф, болезнь Лайма, лептоспироз), грибов (аспергиллез, кандидоз, кокцидиомикоз, актиномикоз), простейших (трипаносомоз, токсоплазмоз, шистосоматоз), паразитов (трихинеллез), риккетсии (сыпной тиф, лихорадка Ку).
- Иммунологические (аллергические) - МК развивается из-за физических и химических факторов воздействия по типу ожогов, пересадки органов, системных заболеваний соединительной ткани, применения некоторых лекарственных средств, возникновения иммунопатологических реакций.
- Токсико-аллергические - на кардиомиоциты негативное влияние оказывает алкоголь, наркотические вещества, уремия, тиреотоксикоз.
Видео: Миокардит как следствие аллергии
Немного статистики по связи миокардитов с различными инфекционно-токсическими факторами воздействия:
- В 50-60% случаев больные дифтерией погибают от кардиальных осложнений.
- До 5% больных болеют миокардитом при эпидемии гриппа.
- Хронические инфекционные заболевания также могут осложняться воспалительным заболеванием сердца и подобное выявляется в среднем у 20% больных.
- Средний возраст больных на миокардит составляет 30-40 лет.
- Миокардит известен медицине более 200 лет, но до сегодня не решены вопросы, связанные с этиологией, развитием болезни, специфическим лечением и пр.
Виды
В клинической практике различают этиологические варианты миокардитов, которые между собой отличаются характерными признаками, течением, прогностическим значением. В зависимости от возбуждающего фактора применяется соответствующая тактика лечение. Стоит рассмотреть наиболее распространенные этиологические виды миокардитов.
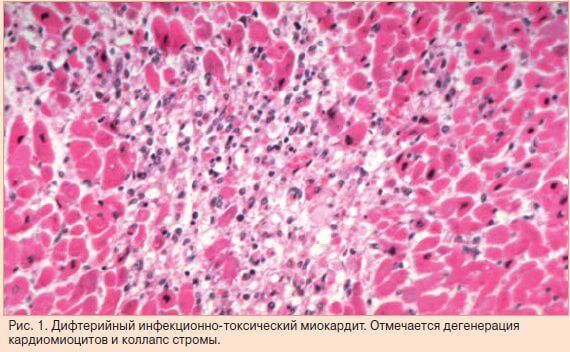
Дифтерийный миокардит
Основное заболевание осложняется МК в 8% случаев. Если течение болезни тяжелое, тогда риск развития миокардита достигает 50%. Это связано с тем, что дифтерийный токсин имеет высокую степень кардиотоксичности, из-за чего клетки сердца быстро гибнут и становятся для организма чужеродными агентами, на которые вырабатывается иммунная реакция.
Клиника. Течение - тяжелое, довольно сильно выражены симптомы сердечной недостаточности (одышка, боль в сердце, отеки). Могут возникать аритмии и сердечные блокады. Первые признаки миокардита на фоне дифтерии часто появляются на 8-10 день от начала заболевания, более благоприятное течение болезни наблюдается при развитии МК на третьей-четвертой неделе болезни.
Сальмонеллезный миокардит
Часто сопровождает тяжело протекающий сальмонеллез. В основном проявляется у детей, при этом повышает риск летального исхода. Сальмонеллезная инфекция может способствовать образованию абсцессов в миокарде, в результате чего развивается фатальная тампонада (остановка) сердца.
Клиника. Симптомы развиваются по нарастающей. Сначала могут возникать боли в области сердца и утомляемость, но постепенно проявляются признаки выраженной сердечной недостаточности, которая в тяжелых случаях осложняется тромбоэмболией сосудов. Все же в большинстве случаев клиника МК при сальмонеллезе не сильно выражена, что подтверждают неспецифические изменения на ЭКГ.
Септический миокардит
Современное использование высокоактивных антибиотиков позволило уменьшить количество МК, возникающих на фоне сепсиса, до 4% от общей численности миокардитов. При септическом МК чаще всего определяется синегнойная палочка, стафилококки, кишечная палочка и другая патогенная флора.
Клиника. Сепсис сам по себе характеризуется выраженной и тяжелой клиникой, к которой, в случае присоединения миокардита, добавляется пароксизмальная тахикардия или мерцательная аритмия. У больного может быть тахикардия, не соответствующая температуре тела, которая обычно при сепсисе повышена. При дальнейшем протекании патологического процесса развивается сердечная недостаточность.

Вирусный миокардит
Чаще всего диагностируется среди различных этиологических форм миокардитов, что связано с высокой кардиотропностью вируса Коксаки В. Болезнь может развиваться в любом возрасте, но имеются данные по увеличению частоты распространения патологии после 50 лет, причем мужчины ей более подвержены. У женщин повышается риск заболеть вирусным миокардитом во время беременности или после родов. В случае наличия у беременной МК есть вероятность мертворождения или развития миокардита как у плода, так и в первые 8 месяцев после рождения.
Клиника. Вместе с характерными симптомами миокардита у больного может определяться высокая температура и гастроэнтеритный синдром, когда появляется тошнота, рвота, боль возле пупка и в верхней части живота. Дополнительно может диагностироваться воспаление яичек, увеличение селезенки и лимфатических узлов. Замечена связь выраженности клинической картины вирусного МК с возрастов больных. В 17-20 лет определяется более яркая клиника, с частыми проявлениями плеврита или перикардита, но при этом все заканчивается выздоровлением. После 40 лет клиника менее выражена, могут быть кардиальные боли, принимаемые за приступы ИБС. Также иногда возникает одышка и сердцебиение.
Диагностика
В определении миокардита важное значение имеют клинические признаки. Они могут быть более или менее специфическими, часто связанными с ранее перенесенными инфекционными или аллергическими заболеваниями. Также имеют значение следующие симптомы, которые могут натолкнуть на мысль о миокардите:
- Кардиалгии - характерный признак для МК. Боль в области сердца может быть колющей, давящей, ноющей. Она не купируется нитроглицерином и ее продолжительность практически постоянная, в отличие от ИБС.
- Лихорадка - часто возникает при МК, но этот симптом не является характерным.
- Расстройство центральной и вегетативной нервной системы, проявляющееся в виде усталости, слабости, усиленной потливости, головной боли.
- Признаки нарушения со стороны дыхательной системы в виде осиплости голоса, затрудненного дыхания, насморка, кашля.
- Изменение работы органов пищеварения по типу тошноты, рвоты, болей в животе также может указывать на миокардит.
- Боли в мышцах и суставах нередко указывают на воспаление миокарда.
После сбора жалоб врач обязательно проводит физикальное обследование, в ходе которого могут быть выявлены признаки правожелудочковой и левожелудочковой недостаточности. Далее выполняется пальпация и перкуссия сердца, аускультация сердечной деятельности, но больше информации можно получить с помощью инструментальных и лабораторных методов исследования.
Лабораторная диагностика позволяет определить маркеры повреждения и разрушения кардиомиоцитов. В частности, при некрозе увеличивается ЛДГ, креатинкиназа и сердечный тропонин. Для выявления этиологической причины проводится поиск возбудителя. С этой целью исследуется кровь, моча, проводятся необходимые серологические реакции, назначением которых занимается лечащий врач.
Электрокардиография проводится в обязательном порядке, поскольку это помогает определить изменения в миокарде почти у 90% больных. Подобные ЭКГ-признаки не являются специфичными, но с их помощью можно выяснить локализацию воспалительного очага. Наиболее частые ЭКГ-признаки миокардитов:
- изменение зубца Т (встречаемость составляет 70%);
- изменение сегмента ST (встречаемость - 50%);
- экстрасистолия желудочковой и наджелудочковой локализации (встречаемость - 45%).
Видео: ЭКГ при миокардите, перикардите и ТЭЛА
Для оценки состояния желудочков сердца проводится эхокардиография. Обязательно определяется систолическая и диастолическая функция сердца. Сократимость миокарда будет заметно нарушена при тяжелом течении миокардита, тогда как бессимптомный и малосимптомный МК на УЗ-устройстве практически не определяется.
С целью подтверждения кардиомегалии назначается рентгенография. Также это исследование позволяет подтвердить наличие недостаточности левого желудочка, особенно в случае определения соответствующей симптоматики.
В зависимости от клинической картины могут использоваться другие инструментальные методы в виде сцинтиграфии, магнитно-резонансной томографии, ультразвуковой денситометрии миокарда, эндомиокардиальной биопсии.
Осложнения
Бессимптомный и малосимптомный миокардит может хорошо поддаваться лечению, в результате чего заболевание практически полностью излечивается.
Острый миокардит тяжелого течения нередко осложняется аритмиями и сердечной недостаточностью. Если заболевание не леченное или терапия проводилась не в полной мере, тогда повышается риск внезапной смерти больного.
Хронический миокардит в процессе своего развития чаще всего осложняется склеротическим поражением сердца. Из-за этого спустя время может быть диагностирован миокардический кардиосклероз.
Лечение
Зависит от стадии развития миокардита и этиологической причины. Существует определенная схема лечения больных миокардитом:
- В первую очередь назначаются этиотропные препараты, подбираются группы антибактериальных средств или противовирусных.
- Противовоспалительные препараты нужны для снятия отека ткани, улучшения местного кровоснабжения.
- Антигистаминные средства - позволяют уменьшить степень выраженности иммунной реакции.
- Антикоагулянты - обязательно назначаются больным в возрасте после 50 лет из-за повышенного риска развития тромбоэмболии.
В зависимости от показаний могут использоваться диуретики, бета-адреноблокаторы, ингибиторы АПФ. Последние две группы показаны при наличии у больного аритмии.
Окончание этиотропной терапии не означает остановку лечения. Чаще всего оно продолжается за счет назначенных антиоксидантов и выполнения вакцинопрофилактики.
Первые результаты лечения миокардита оцениваются по истечении полугода, для чего проводится ряд исследований, позволяющий определить изменения в концентрации кардиоселективных ферментов и аутоиммунной реакции. Важное значение имеет повторное кардиомониторирование с помощью ЭКГ и УЗИ сердца.
Лечение больных миокардитом чаще всего стационарное, после чего при необходимости выносится заключение о профпригодности больного.
Может ли миокардит рецидивировать? Да, и при появлении симптомов заболевания проводится повторное лечение этиотропными препаратами вместе с метаболическими средствами.
Профилактика
В первую очередь представлена специфической вакцинопрофилактикой. Также важно предупредить развитие повторного миокардита, для чего должно быть выполнено этиологическое, метаболическое и другие виды лечения в полной мере.
Во время терапии миокардита важно придерживаться строгого постельного режима, что также считается профилактикой рецидива заболевания.
Важные меры по профилактике миокардита:
- Санация хронических очагов инфекции.
- Не стоит тесно общаться с больными вирусными и бактериальными заболеваниями.
- При появлении первых симптомов болезни сердца нужно безотлагательно обратиться к кардиологу.
Прогноз
Полное выздоровление прогнозируется в том случае, когда у больного определяется бессимптомная или клинически не выраженная форма миокардита. Тяжелое течение болезни может осложняться, поэтому в таких случаях прогноз хуже: полностью выздороветь удается 50% больным, тогда как у остальных определяется дилатационная кардиомиопатия.
С миокардитом могут быть связаны следующие риски:
- Внезапная смерть нередко наступает при развитии аритмии на фоне миокардита.
- Быстрое прогрессирование миокардита часто приводит к сердечной недостаточности и, в результате, к смерти.
- При гигантоклеточном миокардите Абрамова - Фидлера дается самый неблагоприятный прогноз.
При развитии лимфоцитарного или гигантоклеточного миокардита в большинстве случаев проводят пересадку сердца. В противном случае лишь 11% больных подобным заболеванием удается прожить 4 года и больше.
